Osservazione ed anamnesi
Giunge alla nostra osservazione al CIOS, Centro Italiano Occhio Secco presso CAMO, una paziente di 56 anni con blefarite, arrossamento, bruciore oculare e abbondante secrezione mucosa presenti in entrambi gli occhi. Inoltre in sede laterocervicale destra si apprezza un linfonodo ingrossato.
All’anamnesi oculare la paziente riferisce blefarite cronica dall’età giovanile, calazi multipli in entrambi gli occhi, un intervento per calaziosi alla palpebra superiore destra nel 2006 (4 calazi alla palpebra superiore, 3 all’inferiore); anamnesi negativa per tali problematiche in famiglia. La paziente è miope dall’adolescenza, non ha avuto altri interventi agli occhi e non presenta allergie oculari.
All’anamnesi generale non riferisce patologie sistemiche di rilievo né assunzione di farmaci.
All’esame obiettivo del segmento anteriore si riscontra bilateralmente: menisco lacrimale ridotto, blefarite posteriore, ostruzione di tutte le ghiandole di Meibomio delle palpebre superiori ed inferiori, iperemia congiuntivale con dry spots, cornea trasparente, cristallino trasparente.
La tonometria a soffio è 15 mmHg in OD, 16 mmHg in OS.
L’ OCT della macula non evidenzia alterazioni in entrambi gli occhi.
Il BUT è 4,9 secondi in OD, e 15,6 secondi in OS.
Il Test al Rosso Fenolo è 22 mm in OD, 26 mm in OS.
L’osmolarità (misurata col Tear Lab) è di 289 mOsm/L in OD, 294 mOsm/L in OS.
L’area di perdita delle ghiandole di Meibomio (misurata con Sirius CSO) è del 64,8% in OD, del 33,4% in OS.
In sede laterocervicale dx è presente, alla palpazione, un linfonodo ingrossato.
Il visus è il seguente:
- Vod 10/10 SF -6.00
- Vos 10/10 SF -5.75

Che cosa fare?
Abbiamo illustrato alla paziente i seguenti possibili interventi terapeutici:
- terapia antinfiammatoria topica e per bocca (per il trattamento della blefarite cronica);
- lacrime artificiali a contenuto lipidico (per la condizione di dry eye evaporativo conseguente alla disfunzione delle ghiandole di Meibomio);
- impacchi caldo umidi o occhiali termici Eyegiene seguiti da massaggio palpebrale (per una corretta igiene del bordo palpebrale e per spurgare le ghiandole di Meibomio);
- luce pulsata (per stimolare le ghiandole di Meibomio a riprendere il loro normale funzionamento. E’ stato verificato che l’emissione di impulsi luminosi ad alta potenza porta ad una stimolazione dei neurotrasmettitori che portano le ghiandole di Meibomio a produrre, contraendosi, una maggiore secrezione: aumenta così il flusso lipidico naturale che riduce l’evaporazione delle lacrime).
- lipiflow (pulsazione termica associata a massaggio meccanico dei bordi palpebrali che agevola l’apertura e la pulizia dei dotti delle ghiandole di Meibomio);
- ecografia linfonodo laterocervicale dx (per accertarne la natura).

Soluzione adottata
- Terapia per bocca con antibiotici: Bassado (doxillina) cp 100 mg, 2 cp assieme il primo giorno, poi 1 cp/die per altri 10 giorni (la doxicillina è uno degli antibiotici maggiormente utilizzati per via sistemica nella terapia delle blefariti per la sua efficacia sugli stafilococchi, microrganismi comunemente coinvolti in questa patologia).
- Netildex collirio monodose 1 gt 3 volte al dì per 15 giorni seguito da Exocin collirio 1 gt 3 volte al dì per altri 15 giorni in entrambi gli occhi (per la loro efficacia antibatterica verso i più comuni germi presenti sulla superficie oculare e sulla cute palpebrale associata alla potente azione antinfiammatoria del desametasone).
- Optive Fusion collirio monodose 1 goccia ogni 3 ore in entrambi gli occhi (privo di conservanti che con la loro tossicità influenzano la vitalità cellulare dell’epitelio della superficie oculare e con micelle lipidiche che ricostruiscono lo strato lipidico superficiale alterato dalla meibomite associata).
- Optive gel prima di dormire in entrambi gli occhi (prodotto sempre a contenuto lipidico specificamente studiato per proteggere la superficie oculare durante il prolungato periodo notturno).
- Impacchi caldo tiepidi per almeno 5 minuti al giorno oppure in alternativa occhialini termici Eyegiene (il calore facilita il distacco delle squame e la loro rimozione dal bordo palpebrale e aiuta a mobilizzare il sebo trattenuto all’interno delle ghiandole di Meibomio).
- Accurata pulizia serale delle palpebre con alcune gocce di Tea Tree Oil diluito in acqua a temperatura ambiente: ricavato delle foglie di tea verde ha proprietà antinfiammatoria, antibatterica, antivirale, antifungina, antiparassitaria ed è atossico alle giuste dosi.
- Omega 3 cp per almeno sei mesi (è infatti noto che l’introduzione alimentare di acidi grassi omega 3 influenza l’attività infiammatoria dell’organismo avendo la capacità di ridurre i sintomi e i marcatori dell’infiammazione anche a livello della congiuntiva e delle palpebre).
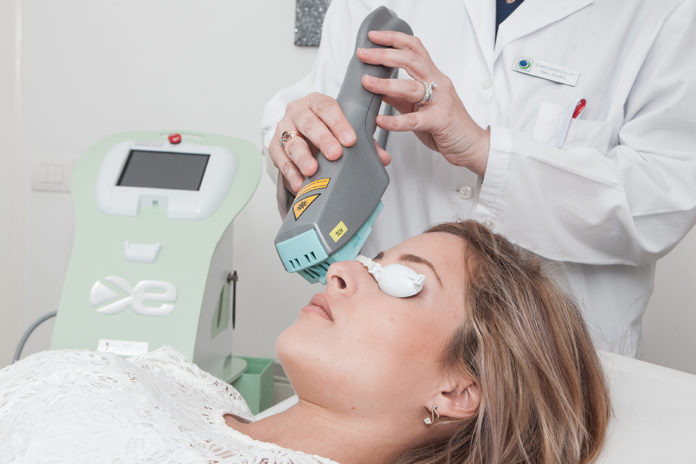
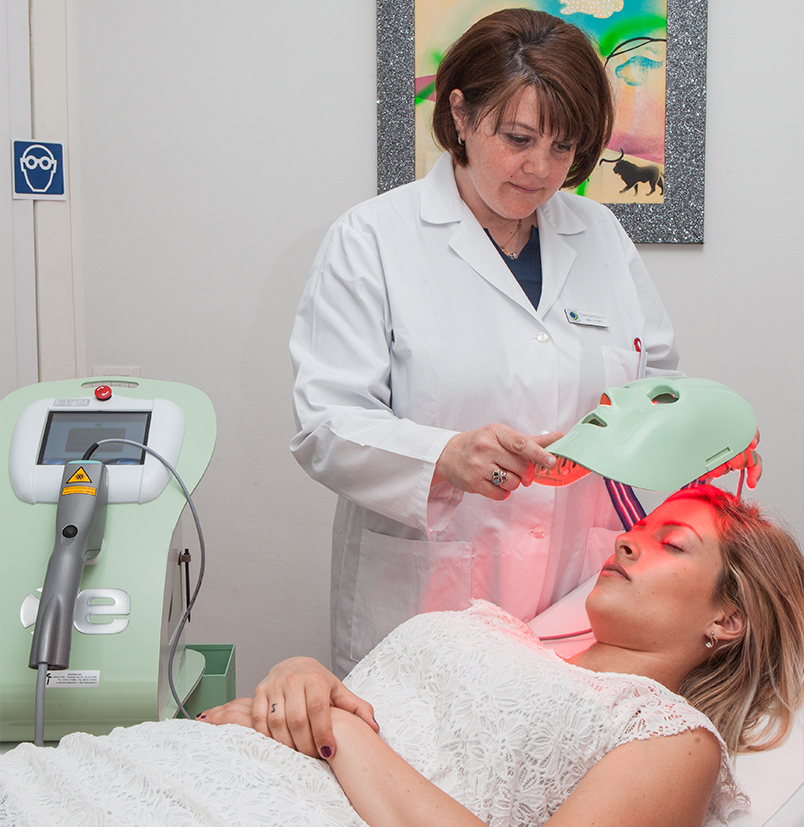
- Trattamento con luce pulsata Eye-Light con tecnologia OPE (Optimal Power Energy) che è una tecnologia brevettata di luce ad ampio spettro dalla quale vengono escluse le emissioni non pertinenti al trattamento permettendo di ottimizzare la stimolazione e la rigenerazione dei tessuti; l’emissione di calore stimola le ghiandole di Meibomio a riprendere la normale funzionalità.
Sono state programmate 3 sedute a distanza di 15 giorni l’una dall’altra.
Sono stati impostati i seguenti parametri, valutando i test diagnostici e l’esame clinico della paziente: grado di severità dell’occhio secco: 3; pigmentazione cutanea: 2; energia: 56 J; durata dell’impulso: 10 millisecondi; 15 minuti di maschera termica ad infrarosso (Fig. 1 e 2).

Risultati
Ad un mese dall’inizio della terapia la paziente riferisce netto miglioramento soggettivo.
Si è verificata regressione del linfonodo laterocervicale destro di cui l’ecografia aveva evidenziato la natura infiammatoria reattiva.
All’esame alla lampada a fessura permane menisco lacrimale ridotto mentre non si rilevano più blefarite e iperemia congiuntivale con dry spots; si è pure ridotto il numero di ghiandole di Meibomio ostruite.
Si programma di continuare il trattamento con luce pulsata (la paziente prosegue invariato il resto della terapia): 3 sedute a distanza di 15 giorni l’una dall’altra.
1° Trattamento con Eye–Light
Parametri di Eye-Light mantenuti invariati nelle 3 sedute: grado di severità dell’occhio secco: 3; pigmentazione cutanea: 2; potenza: 56 J; durata dell’impulso: 10 millisecondi; durata della maschera termica con infrarosso: 15 minuti.
Esami eseguiti prima della prima seduta:
| OD | OS | |
|---|---|---|
| 4,9 sec | BUT | 12,3 sec |
| 22 mm | Rosso Fenolo | 27 mm |
| 292 | Osmolarità | 289 |
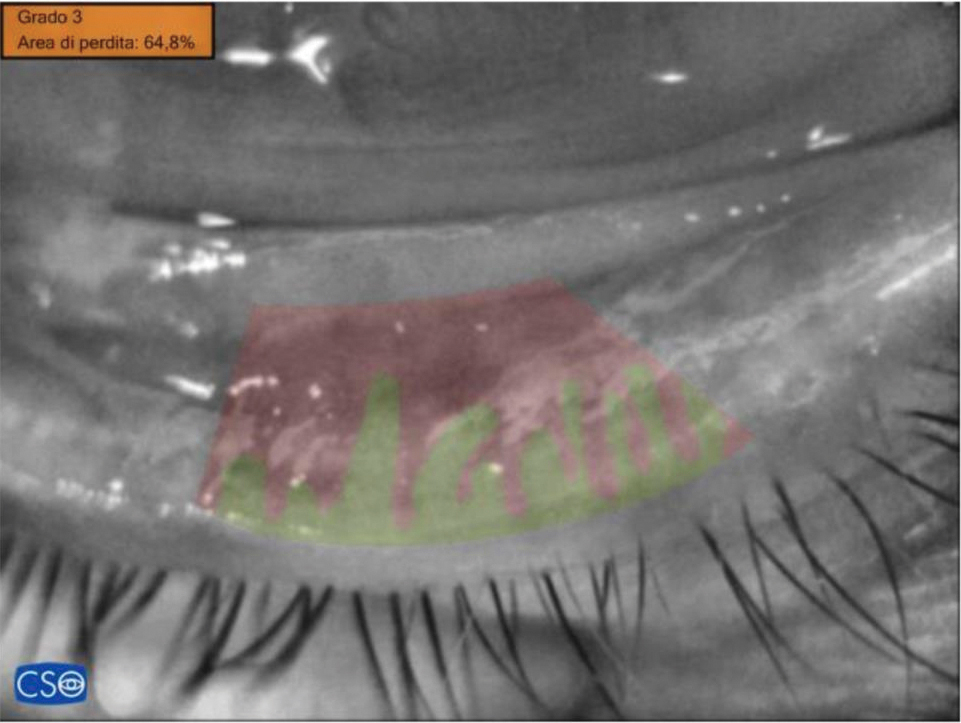
| 0.648 | Area di perdita delle ghiandole di Meibomio | 0.38 |
| 67 mm | Strato Lipidico | 92 mm |
2° Trattamento con Eye–Light
Esami eseguiti prima della seconda seduta:
| OD | OS | |
|---|---|---|
| 7,95 sec | BUT | 12,3 sec* |
| 12 mm | Rosso Fenolo | 22 mm |
| 308 | Osmolarità | 296 |
| 0.445 | Area di perdita delle ghiandole di Meibomio | 0.235 |
| 50 mm | Strato Lipidico | 79 mm |
| *invariato |

3° Trattamento con Eye–Light
Esami eseguiti prima della terza seduta:
| OD | OS | |
|---|---|---|
| 12,2 sec | BUT | 12,3 sec* |
| 26 | Rosso Fenolo | 25 |
| 294 | Osmolarità | 284 |
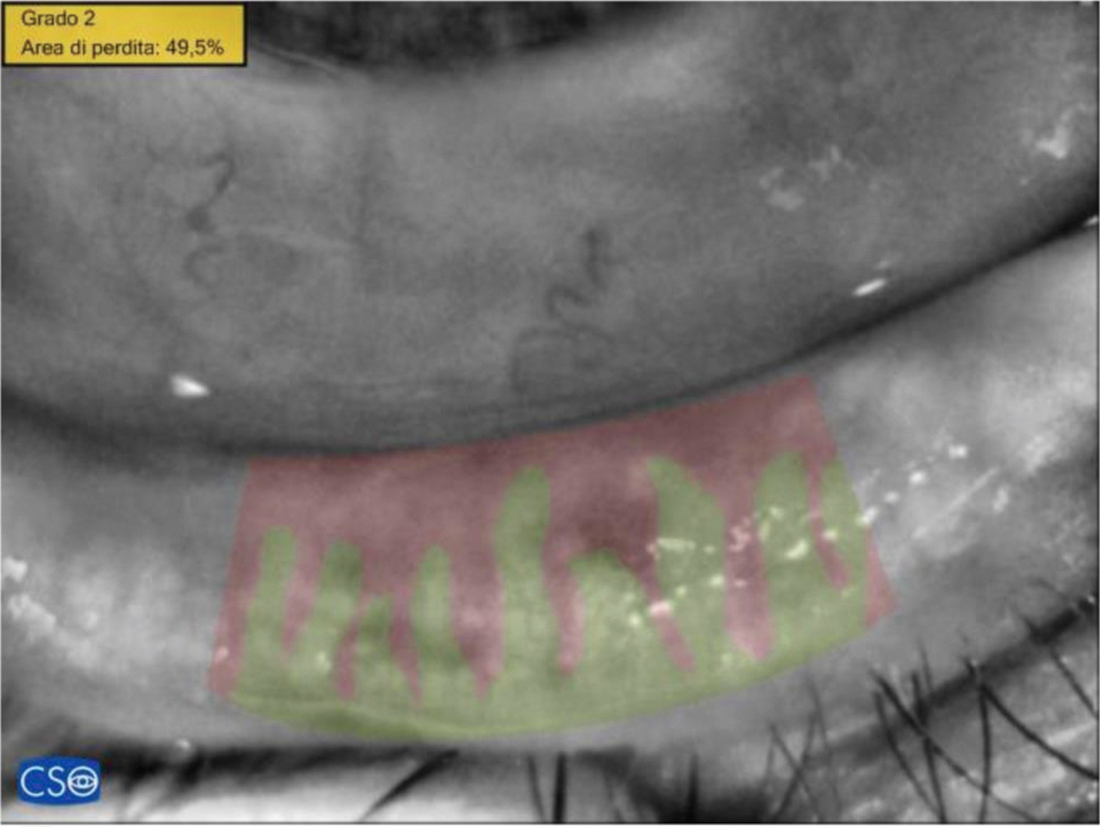
| 0.4951 | Area di perdita delle ghiandole di Meibomio | 0.3421 |
| 47 mm | Strato Lipidico | 58 mm |
| *invariato |

Conclusioni e considerazioni
La paziente è soddisfatta, non avverte più bruciore; si è risolta la blefarite, non presenta più rossore oculare e secrezione mucosa.
Dopo il trattamento con luce pulsata sono migliorati, sia pure di poco rispetto alla sola terapia medica, sia il BUT che l’area di perdita delle ghiandole di Meibomio e l’osmolarità in OS.
La Dry Eye Sindrome è una patologia multifattoriale e come tale va trattata con molteplici e diverse modalità terapeutiche.