INTRODUZIONE
Il Cross-linking corneale mediante Riboflavina (vit.B2)-UVA con asportazione dell’epitelio (CXL EPI-OFF) è una metodica relativamente recente (il suo utilizzo routinario è stato autorizzato dal Ministero della Salute nel 2007, dopo un ciclo di sperimentazioni durato vari anni) ed innovativa (aveva, all’atto della presentazione, la finalità di contrastare l’evoluzione patologica della deformazione corneale agendo sulle caratteristiche del tessuto corneale) che ha permesso un nuovo approccio terapeutico nei confronti del cheratocono.
Infatti tale tecnica presupponeva un approccio patogenetico (tecnica chirurgica conservativa), aprendo così la strada alla prevenzione della progressione del cheratocono che è una malattia degenerativa ectasica non infiammatoria della cornea, in quanto, grazie all’azione combinata della vitamina B2 e dei raggi UVA somministrati nell’intervento, si otteneva un aumento dei ponti molecolari che conferivano maggiore resistenza agli strati più interni della cornea, rendendola più rigida e meno soggetta al processo di sfiancamento progressivo dei vari strati da cui è costituita.
L’esordio della malattia avviene, generalmente, in età adolescenziale (12-16 anni), ha una parziale trasmissione familiare, colpisce soventemente entrambi gli occhi anche se non sempre con le medesime modalità; la sua progressione è spesso imprevedibile; purtroppo nei frequenti casi di una progressione severa della malattia si riscontra una notevole ipovisione.
L’incidenza del cheratocono in fase clinica è, secondo la letteratura ufficiale aggiornata, 1/500 della popolazione totale e rappresenta la principale causa di trapianto corneale.
OBIETTIVI
L’obiettivo della ricerca è la valutazione a 24 mesi di 500 casi di cheratocono conclamato, trattati con CXL EPI-OFF mediante riboflavina al fine di definire, relativamente alla lesione cheratoconica, i seguenti aspetti:
- criteri d’inclusione per il trattamento
- dinamica delle eventuali modifiche topoaberrometriche post-trattamento
- eventuale stabilizzazione topo-aberrometrica post-trattamento
- eventuali criticità d’utilizzo e complicanze.
MATERIALI E METODI
L’insieme delle caratteristiche del campione, della metodologia d’indagine e delle strumentazioni utilizzate può essere riassunto in dieci punti:
- Sono stato esaminati 500 occhi relativi a 284 pazienti
- 193 donne, 91 uomini
- 216 interventi bilaterali
- 68 interventi monolaterali
- Età 19/55 anni
- Periodo d’osservazione degli interventi effettuati, settembre 2007/febbraio 2015
- I 500 occhi trattati, relativamente all’età anagrafica, sono stati suddivisi in 4 gruppi, nelle seguenti modalità:
- 19-25 anni, n. 151 (30.2%)
- 26-35 anni, n.255 (51.0%)
- 36-45 anni, n 62 (12.4%)
- 46-55 anni, n. 32 (6.4%)
- I 500 occhi trattati, relativamente allo stadio clinico della malattia, sono stati suddivisi, prendendo spunto dalla classificazione di J. Krumeich ma modificandola leggermente, (soprattutto per tenere conto al meglio dei parametri di utilizzo sia del cross-linker sia del protocollo di Siena modificato in termini di operabilità), in 4 gruppi, nelle seguenti modalità:
- Stadio 1
- Miopia ed astigmatismo
- K reading 480 micron
- Pachimetria >480 micron
- Stadio 2
- Miopia ed astigmatismo 6-9 D
- K reading 48-53 D
- Pachimetria >430 micron
- Stadio 3
- Miopia ed astigmatismo 9-12 D
- K reading 53-58 D
- Pachimetria >400 micron
- Assenza di cicatrici corneali
- Stadio 4
- Miopia ed astigmatismo >12 D
- K reading >58 D
- Pachimetria >400 micron
- Assenza di cicatrici corneali
- Stadio 1
- I 500 occhi trattati, relativamente allo stadio clinico della malattia, sono stati inseriti, prendendo spunto dalla nostra classificazione:
- Stadio 1, n. 81 (16.2%)
- Stadio 2, n. 144 (28.8%)
- Stadio 3, n. 223 (44.6%)
- Stadio 4, n. 52 (10.4%)
- I 500 occhi per essere inseriti nell’elenco da trattare dovevano avere le seguenti caratteristiche:
- appartenenza ad uno dei 4 citati stadi clinici
- carattere evolutivo
- I parametri considerati per definire il cheratocono come “evolutivo” sono stati i seguenti:
- peggioramento della UCVA/ BSCVA>0.50 linee di snellen
- aumento del valore SPH/CYL>0.75 d
- incremento del valore SIM K max >0.75 D
- incremento degli indici di simmetria SAI/SI>0.75 D
- riduzione della pachimetria ottica (nel thinnest point) > 20 mic. (comunque superiore a 400 mic.) condizione sempre necessaria era la “clear cornea”Abbiamo considerato significativo per l’inclusione nello studio il cambiamento di almeno tre dei parametri sopra riportati. Con documentata evoluzione clinico/strumentale evidenziatasi negli ultimi 12 mesi.
- I parametri (indici) utilizzati per i controlli sono stati:
- AK, K1 (sim-k), K2 (sim-k), AREA, VOLUME, COMATutti considerati nelle seguenti fasi: pre-op, post-op (vari step temporali), differenziale (%) pre/post-op.
- I parametri temporali utilizzati per i controlli sono stati: a mesi 3, 6, 12, 18, 24.
- Il prodotto utilizzato per il cross-linking corneale è stato il:
- RICROLIN®, (Sooft Italia S.p.A.), soluzione oftalmica (Riboflavina al 1%) per uso parachirurgico.
- Strumentazione utilizzata:
- terapeutica
- l’emettitore UV “Vega” (CSO) da 3 mW/cm
- strumentazione diagnostica utilizzata
- TOPOGRAFO CORNEALE
* EYE-TOP (CSO)
* ANTARES (CSO) - TOMOGRAFO
* ORBSCAN IIZ (BAUSH & LOMB)
* SIRIUS (CSO)
- TOPOGRAFO CORNEALE
- terapeutica
RISULTATI
Pre-operatori
RELATIVAMENTE alla tendenza evolutiva del cheratocono, abbiamo esaminato (al fine di individuare eventuali fattori favorenti/predisponenti) i seguenti:
- Relativamente al sesso, si è riscontrato, nel nostro campione, l’incidenza maggiore relativa (circa il triplo) fra le donne, ma non sono state riscontrate significative differenze tra i due sessi rispetto alla velocità di evoluzione della malattia.
- Relativamente alla familiarità, si è riscontrato, nel nostro campione, che 68 occhi sui 500 trattati (13.6%), erano riconducibili a 28 gruppi familiari distribuiti casualmente su tutto il territorio delle province di Napoli e Caserta, comunque distinte fra loro, dove 2/3 pazienti (genitori, figli, fratelli, cugini, ecc.) sono stati sottoposti ad intervento.
- Relativamente all’età in cui i pazienti giunti sono alla nostra prima osservazione bisogna considerare di dividerli in base ai risultati ottenuti, in due fasce, al di sotto e al di sopra dei 45 anni. (Tab. 1)
Tab. 1 Suddivisione per età di pazienti trattati in seguito ad evoluzione significativa. Nell’ambito di quelli al di sotto dei 45 anni, gli appartenenti ai primi due sottogruppi d’età, vi è da dire che la percentuale di evoluzione è stata altissima (il dato aggregato è stato del 94% ca), mentre per la fascia d’età intermedia (36-45) il dato di evolutività si è marcatamente ridotto (70.4%), pur restando comunque degno della massima attenzione.Età Tot. Paz. seguiti Tot. Paz. evoluti ed operati % 18-25 158 151 95.5 26-35 278 255 91.7 36-45 88 62 70.4 46-55 66 32 48.5
Nell’ambito di quelli al di sopra dei 45 anni, vi è da dire che l’opinione diffusa che il cheratocono tenda, dopo i 40/45 anni, ad arrestare la propria evoluzione, ha avuto solo in parte corrispondenza nei dati da noi acquisiti. Infatti pur dimezzandosi (relativamente ai primi due gruppi di età) la percentuale dei casi evoluti rispetto al totale, essa rimane comunque considerevole e tale da consigliare sempre un monitoraggio regolare e costante negli anni. - Relativamente allo stadio clinico, si sono avuti i seguenti risultati riportati in tab. 2.
Tab. 2 Suddivisione per stadio clinico di pazienti trattati in seguito ad evoluzione significativa. Anche in questo caso, come per il fattore età, possiamo distinguere due andamenti, quello relativo ai primi tre stadi e quello al 4° stadio. Infatti, vi è da dire che la percentuale di evoluzione è stata altissima (il dato aggregato è stato del 90% ca) soprattutto pazienti degli stadi 1, 2 e 3, mentre per lo stadio 4° il dato di evolutività si è marcatamente ridotto (circa il 70%), pur restando comunque degno della massima attenzione.Stadio Tot.paz. seguiti Tot. Paz. Trattati % 1 98 81 82.63 2 146 139 95.20 3 224 210 93.75 4 55 38 69.09
Sempre in relazione agli over 45, vi è da dire che la stragrande maggioranza (27 casi su 32, pari all’84.3%) di quelli che sono poi evoluti ulteriormente (e quindi sottoposti a trattamento) sono stati coloro che erano giunti alla nostra osservazione con uno stadio clinico già avanzato (terzo e quarto stadio della nostra classificazione “personalizzata”); in contrapposizione al fatto che nessuno di quelli al primo stadio è poi evoluto fino ad essere poi sottoposto al trattamento.
considerazioni finali
Le indicazioni evidenziate nel campione esaminato relativamente al prospettare/pianificare l’intervento di cross-linking corneale nel pre-op sono le seguenti:
- sesso, non sono stati evidenziati fattori significativi per una diversificazione dell’indicazione
- familiarità:
- laddove è già presente nell’anamnesi va sempre considerata (insieme ad altri indici) come un fattore “a favore” dell’effettuazione dell’intervento
- laddove non sia già evidenziata, va sempre ricercata (effettuando test tomografici di screening) nell’ambito familiare al livello più ampio possibile
- Età/stadio clinico:
relativamente alla potenzialità evolutiva (sulla base dei dati scaturiti sia dal nostro campione sia dall’attività clinica complessiva), nella nostra U.O., il CXL:- o nei minori, va prescritto sempre (a prescindere dallo stadio) ed effettuato immediatamente
- o 19-25, va prescritto sempre (a prescindere dallo stadio) ed effettuato con urgenza
- o 26-35, va prescritto sempre (tranne che per quelli al 1° stadio) ed effettuato senza urgenza
- o 36-45:
- va proposto a quei pazienti che si collocano nei primi due stadi
- va prescritto solo a quei pazienti che si collocano nei stadi 3° e 4° ed effettuato senza ritardo
- o Oltre i 45:
- va monitorato in quei pazienti che si collocano nei primi due stadi
- va proposto solo a quei pazienti che si collocano negli stadi 3° e 4° ed effettuato senza ritardo
Post-operatorio
Le indicazioni evidenziate nel campione esaminato relativamente al post-operatorio sono le seguenti:
- Dei 500 pazienti trattati ed esaminati nel campione decennale da noi individuato, gli indici cheratometrici del post-operatorio, in nessun caso hanno superato quelli del pre-operatorio, in modo tale da rendere necessario un ritrattamento.
- Relativamente a tale condizione di “stabilità” ottenuta, vi è da dire (a corollario) che la stessa presenta alcune peculiarità:
- perdura anche per i primi casi trattati, dal 2007 a tutt’oggi
- vi è da precisare che non è stato facile individuare con certezza un dato finale nel post-operatorio, in quanto, nel tempo, abbiamo riscontrato che il dato clinico, sovente, non diventava mai definitivo, per cui dobbiamo meglio spiegare questo risultato di “stabilità non definitiva”
- in ogni caso, è importante sottolineare che, in un numero consistente di casi (ca il 35 % del totale), si è riscontrato anche una riduzione considerevole di alcuni degli indici che, talvolta, ha toccato il 3-4%
- riduzione (> 3%) “stabilizzata” di almeno 2 degli indici presi in considerazione (Tab. 3).
Tab. 3 Riduzione significativa numero casi rilevati rispetto al totale trattato, suddivisi per stadio clinico.Stadio N. casi assoluti N. casi rilevati % 1° 81 67 82.5 2° 144 73 50.7 3° 223 35 15.8 4° 52 0 0
Valutazione quali-quantitativa degli indici significativamente modificatisi nei 175 casi rilevati (Tab. 4).
| Indici | Tot.paz. seguiti | Tot. Paz. Trattati | % |
|---|---|---|---|
| AK | 175 | 162 | 93.1 |
| Sim-K2 | 175 | 140 | 80.0 |
| AREA | 175 | 99 | 56.5 |
| COMA | 175 | 78 | 44.5 |
| VOLUME | 175 | 46 | 26.2 |
| Sim-K1 | 175 | 22 | 12.5 |
Quando utilizziamo il termine “stabilità” deve essere chiaro che non va inteso come “cristallizzazione” della lesione cheratoconica, bensì di “non evoluzione patologica”, in quanto la stessa lesione, dopo il CXL, è soggetta assai frequentemente ad un quadro topo/tomografico per noi, a quel tempo, inedito e che abbiamo poi definito di “stabilità inquieta”, dove gli indici cheratometrici considerati hanno, nel tempo, un andamento dinamico, pur rimanendo in determinati ambiti di misura.
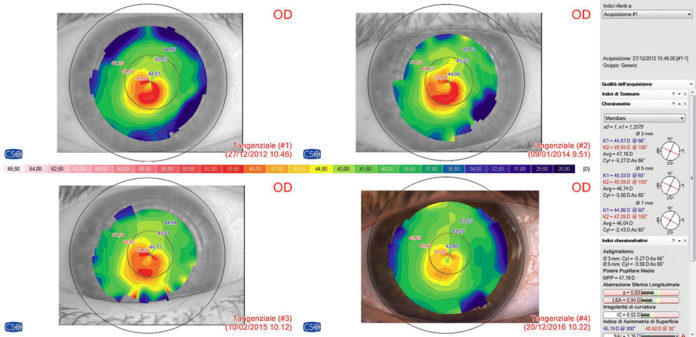
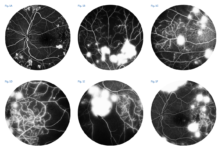
Il concetto di stabilità inquieta si estrinseca nell’evidenza clinica che gli indici di riferimento hanno, frequentemente, una dinamica che noi paragoniamo ad un andamento “sisto-diastolico”, in quanto la lesione alterna (al quadro topo-tomografico) momenti di regressione ad altri di espansione (vedi fig. 1). Tale andamento “dinamico” è stato riscontrato, con ciclicità assolutamente irregolare, non solo nel periodo considerato nel presente studio (24 mesi) ma anche in quei casi trattati da più anni (Fig. 1).
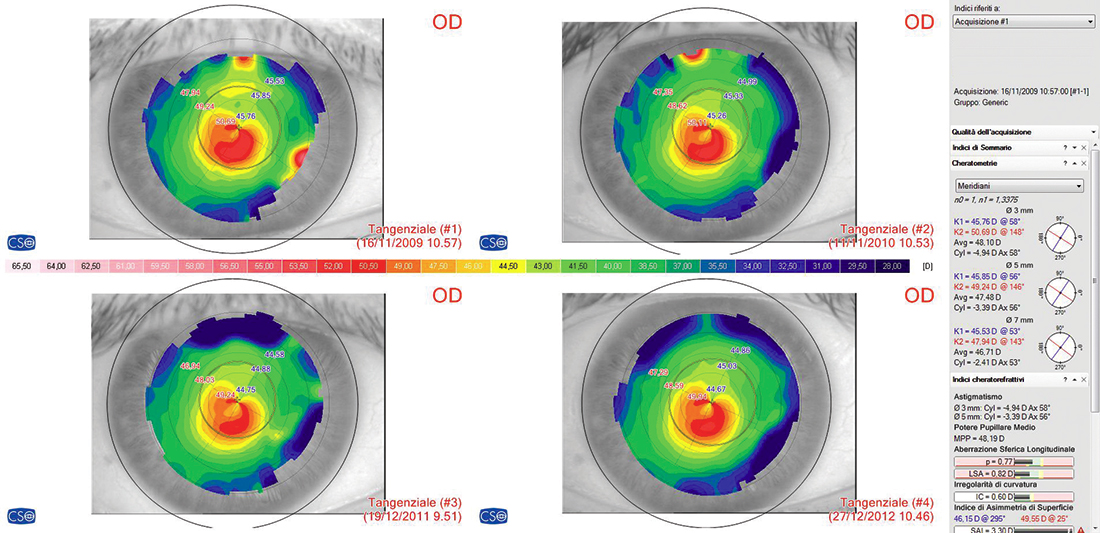
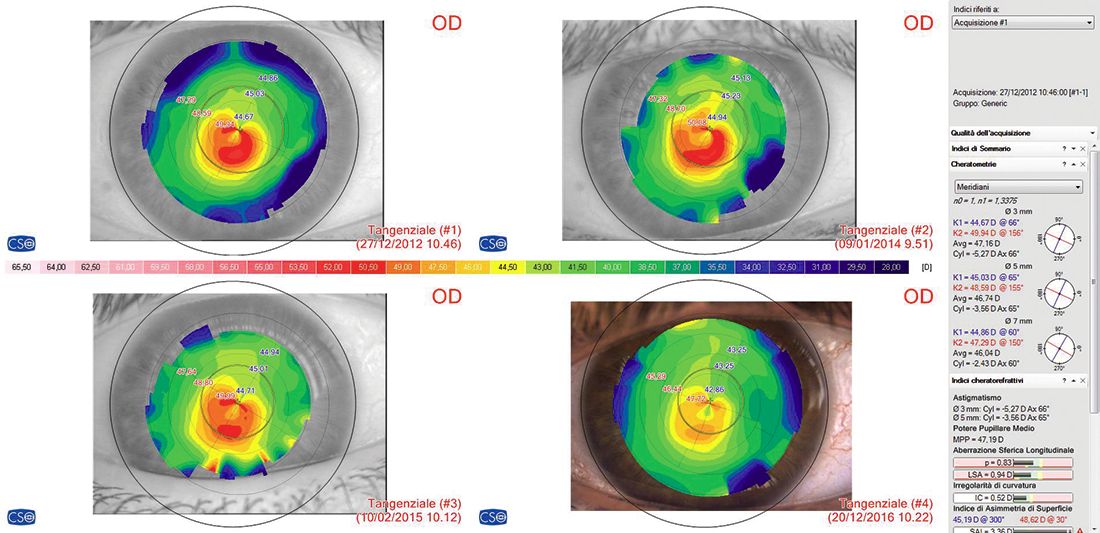
Sempre relativamente alla condizione che noi abbiamo definito di “stabilità inquieta” va precisato che:
- non va assolutamente confusa con un’altra fase assai dinamica che è quella dell’assestamento post-operatorio che dura mediamente dai 6 ai 12 mesi
- tende ad evidenziarsi, per la prima volta, dopo almeno 6-8 mesi dal termine di quella di assestamento post-operatorio
- ha il massimo dell’incidenza da noi riscontrata nel triennio che va dal secondo al sesto anno dal trattamento, per poi lentamente diminuire sia come numero di casi rispetto al campione in esame in cui la si riscontrava sia come entità del “range” relativo agli indici presi in considerazione
- veniva confermata dall’accuratezza ed omogeneità topo/tomografica (stessi operatori, stessa strumentazione) e dal fatto che il dato definitivo scelto era sempre quello medio tra 3 acquisizioni, con uno scarto fra loro non superiore allo 0.5%
- non era alterata dalla condizione del film lacrimale, in quanto venivano considerati solo gli anelli della cheratoscopia che risultavano netti nei margini
- veniva considerata tale, quando la differenza dei valori degli indici di riferimento era non al di sotto del “range” 0.5-1.0% rispetto ai controlli precedenti
- per differenziarla da un aumento patologico degli indici (inteso come predittivo di un sicura ripresa dell’andamento di deformazione irreversibile della cornea) abbiamo individuato una nostra regola di comportamento per effettuare una sorta di diagnosi differenziale definita del 3x3
- la regola del 3x3 sta ad indicare che una diagnosi differenziale tra “stabilità inquieta” e ripresa del processo di deformazione irreversibile si poteva effettuare se per tre volte consecutive almeno tre degli indici topo-tomografici avessero un aumento significativo dei valori
- adottando tale regola abbiamo notato che in tutti i casi in cui l’abbiamo applicata, in nessuno è stato poi necessario ricrederci ed effettuare un ritrattamento di cross-linking per palese ripresa del processo deformativo irreversibile della cornea.
CONCLUSIONI
I risultati derivanti dall’analisi dei dati (con le relative considerazioni finali fin qui descritte) hanno fatto scaturire una serie di conclusioni che si sono tradotte in una sorta di decalogo comportamentale al quale la nostra struttura ha deciso di adeguarsi nel modo seguente:
- dai dati scaturiti relativi al campione in esame si evince, al di là di ogni ragionevole dubbio, che il CXL EPI-OFF è un intervento assolutamente efficace nel contrastare l’evoluzione patologica del cheratocono e che tale azione può essere estremamente duratura nel tempo (vedi fig. 2); per questi motivi i dubbi, i timori e le titubanze nel proporlo al paziente che legittimamente si avevano quando la tecnica era all’inizio, oggi non hanno più motivo di esistere.
- Oltre all’auspicato blocco dell’evoluzione patologica dell’ectasia, si sono anche riscontrati numerosi casi in cui si è evidenziata una riduzione topografica della lesione; in tal senso i casi più marcati di regressione (nei limiti del 3-4%) della lesione (in termini di indici cheratometrici) si sono riscontrati soprattutto in quei pazienti che, all’atto dell’intervento, erano ascrivibili agli stadi 1° e 2° della nostra personale classificazione; per questi motivi, noi proponiamo di effettuare senza ritardo il CXL EPI-OFF anche nei secondi occhi in cui la condizione clinica è assai meno grave dei primi.
- Tale efficacia (blocco e/o regressione) è stata comunque provata (anche se con una serie di variabili) per tutti gli stadi patologici della malattia ed a tutte le età. Tale positivo andamento, parimenti, non può essere affermato per il CXL T.E. STANDARD, per cui abbiamo riscontrato, negli anni, numerosi casi (sia da riscontro personale su pazienti altrui trattati sia per esperienze riferite) in cui l’evoluzione patologica era continuata o era ripresa poco tempo dopo il trattamento T.E; nella totalità di tali casi è stato necessario effettuare un ritrattamento EPI-OFF per stabilizzare la lesione cheratoconica. Per questi motivi, la nostra storia ci porta a non considerare il CXL T.E. STANDARD come un’arma elettiva da utilizzare contro il cheratocono, bensì da tenere in considerazione solo nei casi in cui non è applicabile la tipologia EPI-OFF.
- Il CXL EPI-OFF oltre ad essere efficace è certamente anche una metodica di per sé sicura ed affidabile, a patto che non se ne banalizzi (da parte del binomio medico/paziente) l’utilizzo e che si rispettino alcune regole basilari (nel percorso diagnostico-terapeutico) dettate dalla rigorosità di:
- selezione del paziente
- attenzione estrema nella diagnostica pre-op
- applicazione e rigore nella procedura operatoria
- prudenza nel post-op tardivo
- costanza, a tempo indeterminato, nel monitoraggio.
- Quindi, per quanto riguarda la selezione del paziente, sulla base dei dati scaturiti dal campione in esame relativamente:
- alle tendenze evolutive pre-op rispetto all’età ed alla stadizzazione clinica
- ai risultati post-operatori in termini di blocco dell’evoluzione patologica
- ai rischi assai ridotti (rispettando adeguatamente le relative procedure) di complicanze post-operatorie significative
Nostra opinione e che il CXL EPI-OFF debba essere prescritto/proposto nel 90% circa dei casi che possono proporsi alla nostra attenzione.
- Per quanto riguarda l’attenzione estrema nella procedura diagnostica (sia pre-op che post-op), si estrinseca, a nostro avviso, oltre ad un adeguato ed attento esame clinico, anche attraverso una stretta interazione con un ampio “ventaglio” di strumentazioni quali:
- topo-tomografia
- topo-aberrometria
- pupillometria (per valutare la zona ottica sia in termini di previsione d’intervento sia per una prescrizione lenti “personalizzata”)
- Quindi per quanto riguarda l’applicazione ed il rigore nella procedura chirurgica, il tutto si estrinseca, a nostro avviso, nelle seguenti modalità:
- attenta manutenzione dell’emettitore U.V. e della relativa taratura pre-op
- continua imbibizione che avvenga con regolarità e frequenza soprattutto durante l’irraggiamento con emettitori U.V. ad energia maggiorata
- preciso irraggiamento sia per quanto riguarda il diametro del fascio sia per la “messa a fuoco” dello stesso sulla superficie corneale durante tutta la fase specifica
- costante gestione, nel tempo, del paziente nel post-operatorio sia immediato (relativo al periodo in cui è collocato la Lac terapeutica nell’attesa di una completa e corretta riepitelizzazione) che tardivo (condizione infiammatoria soprattutto a carico dello stroma che può evidenziare anche degli “haze”)
- Quindi per quanto riguarda il post-operatorio tardivo bisogna tenere conto:
- dell’eventuale “sofferenza” stromale post-operatoria, devono essere sempre improntate alla costante attenzione nelle varie fasi di competenza, con particolare riferimento a chi utilizza emettitori U.V. ad energia maggiorata, rispetto allo “storico” da 3 mW/cm
- di valutare sempre più topo/tomografie contemporaneamente (noi utilizziamo la schermata a 4 immagini in cui inseriamo l’immediata pre-op, l’ultima post-op e le due post-op immediatamente precedenti)
- di tenere conto sempre, nei casi in cui si verificasse, della condizione dinamica della “stabilità inquieta”
- della regola 3x3 (almeno 3 indici aumentati per 3 volte di seguito) per la diagnosi differenziale tra un’evoluzione patologica del cheratocono ed un suo assestamento dinamico nel post-op del cxl
- Il cheratoconico è un paziente a tempo indeterminato per cui è necessario, da parte del medico, essere predisposti mentalmente ad instaurare un processo bilaterale di fidelizzazione che si estrinseca nella necessità, costante nel tempo, di monitorare costantemente.
- Gli indici più sensibili alle variazioni, in seguito al CXL EPI-OFF, sono stati nell’ordine (Fig. 2):
- AK
- SIM-K2
- AREA
- COMA
- VOLUME
- SIM-K1
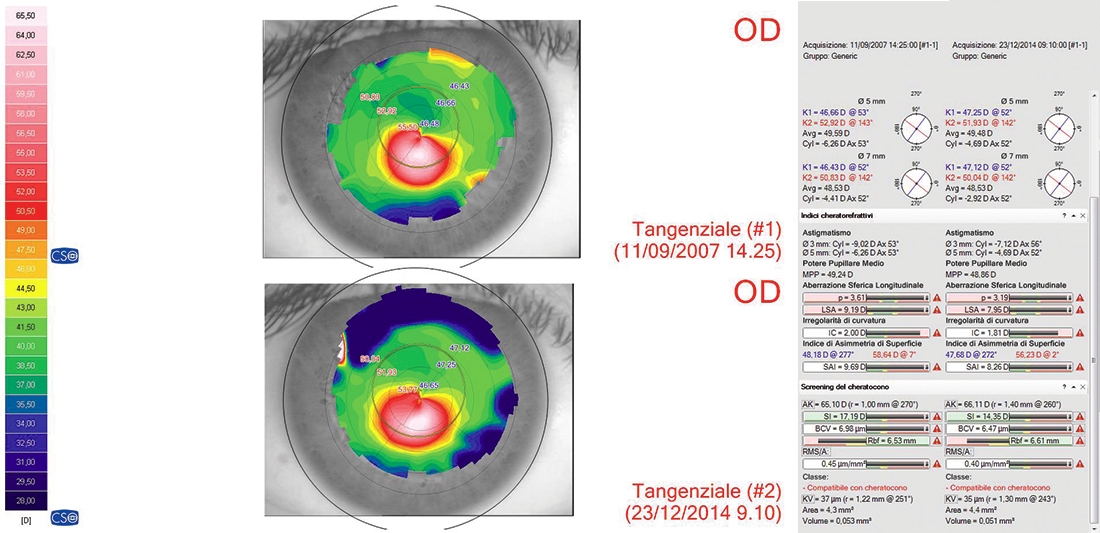
Bibliografia
- Wollensak G, Spoerl E & Seiler Th.(2003): Riboflavin/ultraviolet-A-induced collagen crosslinking for the treatment of keratoconus. Am J Ophtalmol 135: 620-627.
- Caporossi A, Baiocchi S, Mazzotta C, Traversi C & Caporossi T.(2006): Parasurgical therapy for keratoconus by riboflavin-ultraviolet type A induced cross-linking of corneal collagen: preliminary refractive results in an Italian study. J Cataract Refract Surg 32:837-845.
- Caporossi A., Mazzotta C., Baiocchi S., Caporossi T. Long Term Results of Riboflavin UV A Corneal Collagen Cross-Linking in Italy: The Siena-Eye-Cross Study Am J Ophthalmol, Accepted Nov 2009, in press.
- Raiskup-Wolf F, Hoyer A, Spoerl E & Pillunat LE.(2008): Collagen crosslinking with riboflavin and ultraviolet-A light in keratoconus: Long-term results. J Cataract Refract Surg 34:796-801.
- Mazzotta C, Balestrazzi A, Traversi C, Baiocchi S, Caporossi T, Tommasi C & Caporossi A.(2007): Treatment of progressive keratoconus by riboflavin-UVA-induced cross-linking of corneal collagen: ultrastructural analysis by Heidelberg Retinal Tomograph II in vivo confocal microscopy in humans. Cornea 26:390-397.
- Mazzotta C, Traversi C, Baiocchi S, Caporossi O, Bovone C, Sparano MC, Balestrazzi A & Caporossi A.(2008): Corneal healing after riboflavin ultraviolet-a collagen cross-linking determined by confocal laser scanning microscopy in vivo: early and late modifications. Am J Ophthalmol 146:527-533.