Le raccomandazioni del Gruppo P.I.C.A.S.S.O. forniscono le indicazioni per giungere in maniera rapida e razionale alla diagnosi e per impostare la terapia nel modo più efficace per il singolo paziente.
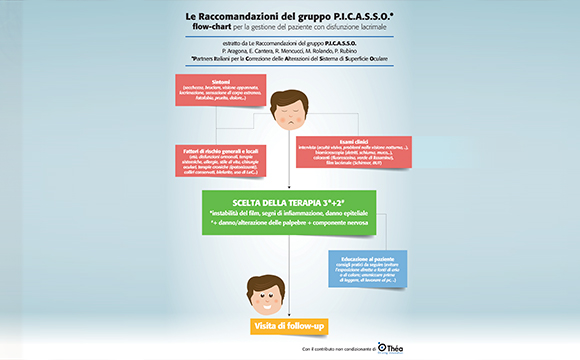
Una diagnosi di primo livello in tre passi: il metodo del 3
1
- Anamnesi: consente di verificare la presenza dei sintomi (può essere utile un questionario da sottoporre al paziente prima della visita), la loro distribuzione in termini di intensità e frequenza nel corso della giornata (il momento di insorgenza è importante!)
- Esame obiettivo: è necessario osservare la superficie oculare per verificare la presenza di una superficie lacrimale sporca, di un menisco lacrimale scarso, di un’iperemia confinata all’area interpalpebrale esposta, di dismorfismo o infiammazioni palpebrali, di segni di disfunzione meibomiana (schiuma, ghiandole gonfie con secrezione purulenta od ostruite…); vanno inoltre valutati il tasso e la qualità dell’ammiccamento.
2
- Test di colorazione della superficie oculare (da eseguire, se possibile, prima della tonometria).
L’esame può essere fatto con la fluoresceina e con il verde di lissamina. La colorazione con fluoresceina, che può essere meglio apprezzata ricorrendo a un filtro giallo, consente di misurare il tempo di rottura del film lacrimale e il possibile danno corneale e congiuntivale, segno estremamente significativo per la diagnosi. Analogamente, anche la colorazione con il verde di lissamina è utile per evidenziare facilmente il danno corneale e congiuntivale.
3
- Valutazione della clearance lacrimale
Se alla rivalutazione dopo 10-15 minuti dalla colorazione il colorante vitale (fluoresceina o verde di lissamina) è ancora presente, significa che la clearance è inferiore alla normalità: questo suggerisce una riduzione della produzione lacrimale, se le vie di deflusso sono pervie e funzionanti. La ridotta clearance inoltre indica un aumento del rischio infiammatorio per l’incapacità della superficie di allontanare sostanze tossiche e citochine pro infiammatorie
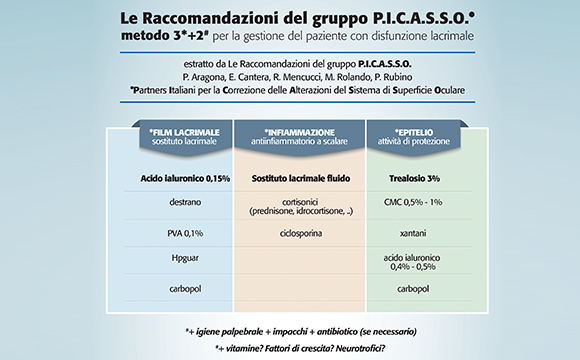
La scelta della terapia: il metodo 3+2
L’approccio terapeutico proposto dal documento è rappresentato da una terapia detta “3+2” in quanto si fonda su tre cardini principali che fanno riferimento alle caratteristiche tipiche dell’occhio secco: l’alterazione del film lacrimale, la sofferenza dell’epitelio e l’infiammazione (3).
Queste tre caratteristiche si associano ad altri due aspetti importanti per ridurre l’instabilità della superficie oculare, il danno o comunque l’alterazione delle palpebre e l’innervazione della superficie oculare (2).
In pratica, la terapia consiste nell’utilizzare sostanze che da un lato migliorino la stabilità del film lacrimale e dall’altra aiutino a ripristinare le condizioni ottimali dell’epitelio. Fra le sostanze impiegate per ripristinare il film lacrimale il gold standard è senza dubbio rappresentato dall’acido ialuronico, che non deve essere eccessivamente denso, ma con viscosità simile a quella delle lacrime, in modo da consentire di ricostruire uno spessore del film lacrimale efficiente.
Un altro obiettivo fondamentale della terapia è quello di cercare di ripristinare le condizioni ottimali dell’epitelio o prevenirne eventuali alterazioni, se l’epitelio è integro. L’epitelio infatti risente in misura rilevante degli insulti provenienti dall’ambiente esterno, essendo la prima struttura posta direttamente in relazione con esso e con il film lacrimale. In risposta a questi insulti va incontro a un’alterazione del proprio metabolismo che porta la cellula epiteliale a produrre sostanze pro infiammatorie e pro apoptotiche, che cronicizzano la sofferenza della superficie oculare. L’intervento terapeutico che prevede l’impiego di molecole come il trealosio, sostanza in grado di stabilizzare l’ambiente intracellulare e di proteggere la cellula epiteliale dagli insulti provenienti dall’ambiente esterno, va proprio nella direzione di stabilizzare la qualità dell’epitelio. In commercio è disponibile un sostituto lacrimale ad ampio spettro che va ad agire su tutti e 3 i cardini della disfunzione lacrimale (vedi infografica).
Il documento raccomanda anche di correggere le alterazioni insorte e che sottendono alla cronicizzazione del quadro clinico. Si tratta quindi di controllare l’infiammazione, che può essere contrastata con terapie accessorie (cortisonici locali a cicli) e con il trattamento delle palpebre che si fonda soprattutto sull’igiene palpebrale (terapia con calore umido ed eventualmente antibiotici per correggere lo squilibrio della flora batterica che si accompagna alla disfunzione della ghiandola di Meibomio).
Un altro aspetto non ancora completamente conosciuto, ma che svolge un ruolo importante nell’omeostasi della superficie oculare, è rappresentato dall’innervazione. Per il momento non sono disponibili molti strumenti per intervenire a questo livello, anche se si sta configurando un ruolo per alcune sostanze come gli omega 3, che potrebbero essere utili per cercare di migliorare le condizioni di innervazione della superficie oculare.
Il Gruppo P.I.C.A.S.S.O.
Partners Italiani per la Correzione delle Alterazioni del Sistema di Superficie Oculare
prof. Pasquale Aragona
Prof. Ordinario di Oftalmologia, Dipartimento delle Scienze Biomediche - Università di Messina
dr.ssa Emilia Cantera
Responsabile del Servizio di Chirurgia Refrattiva, Ospedale Israelitico, Roma
dr.ssa Rita Mencucci
Clinica Oculistica di Firenze
prof. Maurizio Rolando
Centro Superficie Oculare, IsPre Oftalmica, Genova
dr.ssa Pierangela Rubino
Dirigente Medico, AOU di Parma