Riassunto
Il nervo abducente innerva il muscolo retto laterale. La paralisi del sesto nervo cranico causa esotropia dell’occhio affetto e nel paziente adulto può dare diplopia. Le cause del deficit muscolare possono essere numerose, dalla paralisi benigna nel bambino fino alla natura traumatica, infiammatoria o compressiva. A volte si può verificare un fenomeno di re-innervazione aberrante del muscolo colpito da parte di altri nervi cranici, come avviene nella sindrome di Duane. Il trattamento della paralisi dipende dalla causa originaria, alcuni casi possono migliorare nei successivi 4-6 mesi. In caso di mancata remissione, si può scegliere se optare per un trattamento chirurgico o conservativo. La storia della chirurgia dello strabismo è costellata da varie tecniche chirurgiche per tentare di migliorare i sintomi legati alla paralisi del sesto nervo cranico, proviamo a scoprire quale sia la più efficace.
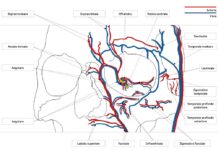
Come sappiamo, il VI nervo cranico (n.c.) o abducente è responsabile del movimento di abduzione, innervando il muscolo retto laterale (r.l.) omolaterale. Un suo deficit inficia, in maniera parziale o completa, la rotazione dell’occhio verso l’esterno e porta all’esotropia dell’occhio affetto (1).
Nell’adulto, in cui il sistema visivo è già ben sviluppato, la paralisi del nervo abducente sfocia in una diplopia omonima orizzontale e nella cosiddetta “confusione”. Questo si verifica perché la coordinazione visiva è interrotta e la fusione è compromessa. Per contrastare tale condizione, il paziente affetto può assumere una posizione anomala del capo (PAC) con testa ruotata verso l’occhio colpito (2). Sintomi ancillari, maggiormente legati a lesioni compressive, possono comprendere nausea, vomito e cefalea.
L’eziologia della paralisi del nervo abducente può essere di natura neoplastica, compressiva (aneurismatica/neoplastica), traumatica, infiammatoria, infettiva o, nell’adulto, micro-vascolare ischemica (tipica di pazienti diabetici, ipertesi o affetti da aterosclerosi) e demielinizzante (3).
Le neoplasie o la loro rimozione neurochirurgica, in particolare, possono comprimere/lesionare il VI nervo cranico a qualunque livello del suo decorso e spesso coinvolgere anche altri nervi cranici. In questo caso, infatti, le paralisi isolate sono più rare.
Altre cause di una paralisi del VI nervo cranico da considerare sono l’elevata pressione intracranica, condizioni congenite e idiopatiche (4).
Nella popolazione pediatrica, in cui il sistema visivo è ancora plastico, vi è una migliore capacità di adattamento e il paziente può riuscire a sopprimere la seconda immagine, laddove non riesca a fonderla, assumendo una PAC. In questi casi può rendersi necessaria una terapia occlusiva sull’occhio fissante per l’elevato rischio di ambliopia dell’occhio deviato.
Non sono rare le re-innervazioni aberranti del muscolo colpito da parte di altri nervi cranici. Un esempio è la sindrome di Duane, in cui il muscolo retto laterale riceve un ramo aberrante dal III nervo cranico (che innerva il piccolo obliquo e i muscoli retti superiore, inferiore e mediale); ciò porta ad una co-contrazione del retto mediale e del retto laterale che sfocia in una retrazione del bulbo in adduzione.
Il protocollo terapeutico di una paralisi del VI nervo cranico è strettamente correlato alla causa originaria.
Se la paralisi è secondaria ad alcune condizioni si va ad agire su queste ultime e, nell’80% dei casi, il quadro clinico può migliorare nei successivi 4-6 mesi (5).
In caso di mancata remissione, a seconda della sintomatologia, dell’entità del deficit muscolare e del conseguente strabismo residuo si può scegliere se optare per un trattamento chirurgico o conservativo.
Trattamento conservativo o chirurgico
Tra le procedure non chirurgiche, per trattare la diplopia in pazienti con deviazione al di sotto delle 10-15 diottrie prismatiche (d.p.), si possono utilizzare le lenti prismatiche che, spostando l’immagine sulla fovea dell’occhio affetto, riducono la diplopia non correggendo, di fatto, lo strabismo.
In alcuni casi è possibile ricorrere alla tossina botulinica, che viene iniettata direttamente nel muscolo retto mediale omolaterale, riducendo la contrattura dello stesso e consentendo un recupero più completo, per quanto temporaneo, della funzione del retto laterale (6).
Quanto alla chirurgia, va effettuata nelle paralisi acquisite solo quando il quadro non si risolve spontaneamente e dopo che la lesione si sia ben stabilizzata. Generalmente le misurazioni devono risultare invariate per un periodo di almeno 6 mesi.
L’obiettivo del trattamento chirurgico è quello di annullare lo strabismo in posizione primaria, eliminando così la PAC e la diplopia, instaurando, per quanto possibile, una visione binoculare singola in posizione primaria.
La scelta della tecnica chirurgica dipende prevalentemente dalla presenza o meno di funzionalità residua del muscolo retto laterale e, di conseguenza, dall’entità della deviazione in posizione primaria.
In caso di paresi del VI nervo cranico, se dunque il muscolo retto laterale presenta una funzione residua, viene generalmente eseguita una resezione dello stesso e una recessione del retto mediale omolaterale. In alternativa, può essere eseguita una resezione del retto laterale interessato associata ad una recessione del retto mediale controlaterale (7).
Diversamente, quando ci troviamo davanti ad un quadro di esotropia da una paralisi del VI nervo cranico e assenza totale di funzione del muscolo retto laterale (il movimento in abduzione non supera la linea mediana di sguardo), una delle procedure di elezione può essere la trasposizione dei muscoli retti verticali a livello del retto laterale inficiato. Questo perché la sola resezione del muscolo retto laterale può rivelarsi insufficiente e, quindi, inefficace (8).
A partire dal 1908, in letteratura sono state proposte numerose procedure chirurgiche per eseguire queste trasposizioni, come quelle di Hummelsheim, il pioniere di questi trattamenti, e Jensen (9).
Le prime tecniche, però, richiedendo la tenotomia dei muscoli trasposti e quindi una compromissione delle arterie ciliari anteriori, comportano un aumento del rischio di ischemia del segmento anteriore. Un’altra possibile complicanza indotta dalla VRT (vertical recti transposition) è una deviazione verticale. Queste possibili sequele, aggiunte alla possibile necessità di ritocco, hanno spinto i ricercatori a trovare procedure chirurgiche più conservative per correggere l'esotropia e migliorare anche l'abduzione.
Tecnica di Nishida
Nel 2003 il gruppo di Nishida ha descritto una nuova procedura per il trattamento dell’esotropia causata dalla paralisi del nervo abducente. Questa tecnica consiste nello “splittare” i muscoli retto superiore e retto inferiore lungo il loro decorso longitudinale, ancorando quindi alla sclera le metà laterali dei muscoli retti, senza tenotomia. Questa tecnica produceva, però, risultati simili ai precedenti. Per cui venne revisionata e corretta (10) (Fig. 1).

Nel 2005 nasce la tecnica di Nishida modificata, che prevede l’incisione congiuntivale del fornice nasale superiore ed inferiore, atte a localizzare i muscoli retti verticali. Viene quindi passata una sutura in fibra intrecciata di poliestere 5/0 a livello del margine muscolare temporale di ciascun muscolo retto verticale (quindi dei muscoli retto superiore e retto inferiore), entro un terzo della larghezza del bordo muscolare, posteriormente all’inserzione di 8-10 mm e lontane dai grandi vasi di ogni muscolo per prevenire l'ischemia del segmento anteriore (11).
Ciascuna sutura viene poi inserita sulla sclera, posteriormente al limbus, ad una distanza di 10-12 mm dallo stesso e nel quadrante supero-temporale o infero-temporale. Quindi, il margine laterale di ogni muscolo retto verticale viene trasposto e suturato alla sclera, ma non adiacente al muscolo retto laterale, ma in un punto medio (cioè supero-temporalmente ed infero-temporalmente). In questo modo, si creano nuove inserzioni muscolari come nuovi punti di azione. Pertanto, i ventri muscolari trasposti possono generare forza abduttiva nel punto di sutura e, essendo trasposti in un punto medio, è possibile preservare la loro duzione verticale originale (Fig. 2).


Rispetto alle altre procedure chirurgiche, la tecnica di Nishida ha il vantaggio di essere semplice e meno traumatica per l'occhio, perché non sono necessarie la tenotomia e la scissione del muscolo. Inoltre, il rischio di ischemia del segmento anteriore è notevolmente abbattuto, anche nei casi in cui la tenotomia orizzontale è stata già eseguita precedentemente.
Questo trattamento viene spesso utilizzato in concomitanza ad una recessione del muscolo retto mediale, in modo da correggere anche ampi angoli di deviazione. Infatti, la quantità di esotropia corretta utilizzando la procedura di Nishida combinata alla recessione del muscolo retto mediale varia da 50 a 60 diottrie prismatiche e senza recessione del muscolo retto mediale varia da 24 a 36 diottrie prismatiche. La correzione media è, in linea generale, di 46.3 +/-13 diottrie prismatiche (11) (fig. 3).


Se l’angolo di strabismo è inferiore alle 40 diottrie prismatiche di esotropia va dunque eseguita esclusivamente una Nishida, senza recessione del muscolo retto mediale, al fine di non rischiare una sovra-correzione (fig. 4-6).



Negli ultimi anni è stato testato un nuovo impiego della chirurgia di Nishida: correggere la MED, ossia il deficit di elevazione monoculare caratterizzato da un'elevazione difettosa associata a ipotropia, ptosi o pseudoptosi. Lo scopo della chirurgia, in cui il trattamento d’elezione è la procedura di Knapp, è quello di correggere la deviazione verticale nello sguardo primario e di migliorare l'elevazione (12).
In questo caso, l’incisione congiuntivale avviene nei quadranti supero-temporale e supero-nasale, e la sutura in poliestere 5/0 è effettuata nel terzo superiore del muscolo retto orizzontale, 10 mm dietro l'inserzione.

La stessa sutura viene ancorata alla sclera ad una distanza di 12 mm dietro il limbus, nei quadranti supero-temporale e supero-nasale e a metà strada tra il muscolo retto superiore e il muscolo retto orizzontale. In questo modo avviene la trasposizione del muscolo senza tenotomia o scissione muscolare.
I risultati hanno indicato che la correzione ottenuta con la procedura di Nishida modificata è stata di circa 30 diottrie prismatiche e, in combinazione con la recessione del retto inferiore, di 40 diottrie prismatiche. Inoltre, tale approccio risulta di semplice esecuzione ed è meno traumatico per l'occhio.
Bibliografia
- Nucci P. et al. Oftalmologia pediatrica e strabismo. Fabiano ed. 2012
- Nucci P, Curiel B, Lembo A, Serafino M. Anomalous head posture related to visual problems. Int Ophthalmol. 2015 Apr;35(2):241-8.
- Kodsi SR, Younge BR. Acquired oculomotor, trochlear, and abducent cranial nerve palsies in pediatric patients. Am J Ophthalmol. 1992 Nov 15;114(5):568-74.
- Mahoney NR, Liu GT. Benign recurrent sixth (abducens) nerve palsies in children. Arch Dis Child. 2009 May;94(5):394-6.
- Lyons CJ, et al. Cranial nerve palsies in childhood. Eye (Lond). 2015.
- Lee MS, Galetta SL, Volpe NJ, Liu GT. Sixth nerve palsies in children. Pediatr Neurol. 1999 Jan;20(1):49-52. doi: 10.1016/s0887-8994(98)00090-3. PMID: 10029260.
- Murthy SR. No split, no tenotomy transposition procedure for complete abducens palsy. Indian J Ophthalmol. 2017 Jul;65(7):636-638.
- Muraki S, Nishida Y, Ohji M. Surgical results of a muscle transposition procedure for abducens palsy without tenotomy and muscle splitting. Am J Ophthalmol. 2013 Oct;156(4):819-24.
- Hummelsheim E. Weitere Erfahrungen mit partieller Sehnenuberpflanzung an den Augenmuskeln. Arch Augenheilkd 1908;62:71–74.
- Muraki S, Nishida Y, Ohji M. Surgical results of a muscle transposition procedure for abducens palsy without tenotomy and muscle splitting. Am J Ophthalmol. 2013 Oct;156(4):819-24.
- Kong M, et al. A new application of modified Nishida muscle transposition procedure for medial rectus muscle transection following endoscopic sinus surgery without tenotomy or splitting muscles. 2019 Oct;23(5):287-289.
- Murthy SR, Pappuru M. Modified Nishida's procedure for monocular elevation deficiency. J AAPOS. 2018. Aug;22(4):327-329.
Sixth cranial nerve palsy: what's new?
Abstract
The abducens nerve controls the movement of the lateral rectus muscle, responsible for outward gaze. Sixth cranial nerve’s palsy causes esotropia of the affected eye and can cause diplopia in adults. The causes of muscle deficiency can be numerous, from benign palsy in children to traumatic, inflammatory or compressive nature. Sometimes, there may be a phenomenon of aberrant re-innervation of the affected muscle, as occurs in Duane syndrome. Treatment of paralysis depends on the root cause, some cases may improve over the next 4-6 months. In case of non-remission, we can choose to opt for surgical or conservative treatment. The history of strabismus surgery is characterized by various surgical techniques to try to improve the symptoms related to paralysis of the sixth cranial nerve, in this article we try to find out which is the most effective.
Keywords
Strabismus, cranial nerve palsy, strabismus surgery, esotropia, Nishida’s procedure, muscle transposition.