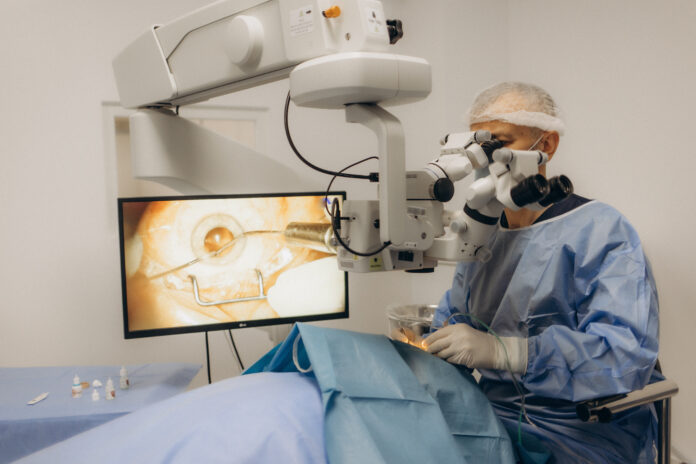
La chirurgia della cataratta ha raggiunto elevati standard di sicurezza ed efficacia; tuttavia, il successo dell’intervento dipende ancora in modo sostanziale dalla gestione intraoperatoria dei tessuti oculari. In questo contesto, gli ophthalmic viscosurgical devices (OVD) non rappresentano più semplici materiali di supporto, ma veri e propri strumenti strategici in grado di influenzare la protezione endoteliale, la stabilità intraoperatoria e gli esiti postoperatori, soprattutto nei casi complessi (1,2).
Gli OVD sono utilizzati per mantenere la camera anteriore, proteggere l’endotelio corneale dall’energia focale e dal trauma meccanico, facilitare la manipolazione dei tessuti intraoculari e l’impianto della lente intraoculare (1,15). L’efficacia di ciascun OVD è determinata da specifiche proprietà reologiche, tra cui la viscosità a basso shear rate, la coesione, la pseudoplasticità e la capacità di adesione alle superfici intraoculari. Studi sperimentali hanno dimostrato che tali parametri influenzano direttamente la ritenzione dell’OVD in camera anteriore e la sua resistenza all’aspirazione durante le diverse fasi chirurgiche (4,14).
La protezione dell’endotelio rimane un obiettivo prioritario, in particolare nei pazienti con bassa conta endoteliale o patologie endoteliali concomitanti, nei quali la scelta dell’OVD può incidere in modo significativo sugli esiti postoperatori (12,15).
Classificazione moderna e comportamento intraoperatorio
La tradizionale distinzione tra OVD coesivi e dispersivi, pur essendo ancora utile, non è più sufficiente a descriverne il comportamento clinico. Gli OVD coesivi consentono una facile creazione e stabilizzazione dello spazio e risultano generalmente facili da rimuovere, mentre gli OVD dispersivi offrono una protezione endoteliale superiore grazie alla loro maggiore adesività, a fronte di una rimozione più complessa (6,15).
L’introduzione di classificazioni basate sia sulla viscosità che sulla coesione ha permesso di identificare nuove categorie, come i viscoadattivi e i viscous dispersive, migliorando la prevedibilità del comportamento intraoperatorio (8). Le metodiche quantitative di aspirazione dinamica hanno fornito una base oggettiva per correlare le proprietà fisiche alle prestazioni chirurgiche degli OVD (14).
Scelta strategica dell’OVD nelle diverse fasi e scenari chirurgici
La scelta dell’OVD deve essere adattata alle diverse fasi dell’intervento. Durante la capsuloressi e il mantenimento iniziale della camera anteriore, gli OVD coesivi o viscoadattivi garantiscono una maggiore stabilità e un miglior controllo delle strutture intraoculari (15). Nel corso della facoemulsificazione, in particolare in presenza di nuclei densi o di tempi di farmacoemulsione prolungati, gli OVD dispersivi e viscous dispersive assicurano una protezione endoteliale più efficace grazie alla loro maggiore persistenza sulla superficie endoteliale (9,12).
Tra queste due categorie tradizionali si colloca un’ulteriore classe di OVD a coesività intermedia, che sta assumendo una crescente rilevanza clinica. Questi viscoelastici combinano una sufficiente capacità coesiva, utile al mantenimento dello spazio e alla rimozione relativamente agevole, con una componente di comportamento dispersivo che contribuisce alla protezione dell’endotelio corneale. È particolarmente rilevante il fatto che, per alcuni OVD a base di ialuronato di sodio appartenenti a questa categoria, studi clinici hanno dimostrato che la rimozione completa a fine intervento non è strettamente necessaria, poiché eventuali residui lasciati in situ non presentano picchi pressori clinicamente rilevanti post-operatori (16). Questa caratteristica può rappresentare un vantaggio nei casi in cui manovre di irrigazione–aspirazione aggressive potrebbero aumentare il rischio di danno endoteliale.
Nei casi complessi, come cataratte avanzate, camere anteriori ridotte o instabilità zonulare, è spesso indicato un approccio combinato. La tecnica soft-shell rappresenta uno dei modelli più consolidati di impiego strategico degli OVD, con evidenze che dimostrano una riduzione della perdita endoteliale rispetto all’impiego di un singolo prodotto (8,12,15). Tuttavia, la fase di rimozione dell’OVD resta un momento critico: la ritenzione residua, in particolare di OVD altamente dispersivi, è associata a un aumento transitorio della pressione intraoculare nel post-operatorio immediato, con implicazioni clinicamente rilevanti nei pazienti glaucomatosi (6,7,11). In questo contesto, la disponibilità di OVD a coesività intermedia, caratterizzati da un equilibrio favorevole tra protezione endoteliale e controllo pressorio post-operatorio, rafforza ulteriormente il concetto di una strategia OVD-tailored, modulata in base alle fasi dell’intervento e al profilo di rischio del paziente.
Evidenze cliniche e personalizzazione della strategia
Le evidenze cliniche disponibili indicano in modo coerente che nessun dispositivo ophthalmic viscosurgical può essere considerato universalmente superiore in tutti i contesti chirurgici. Studi randomizzati controllati e meta-analisi hanno mostrato come le differenze assolute nella perdita di cellule endoteliali tra le diverse classi di OVD siano generalmente modeste nella popolazione generale sottoposta a chirurgia della cataratta non complicata; tuttavia, tali differenze assumono un significato clinico rilevante nei pazienti a rischio, quali quelli con bassa conta endoteliale preoperatoria, distrofie endoteliali, cataratte avanzate o tempi di faco prolungati (7,12). In questi casi, la scelta dell’OVD e, soprattutto, della strategia di utilizzo intraoperatorio possono incidere in modo significativo sulla preservazione endoteliale e sul recupero visivo postoperatorio.
Le meta-analisi che hanno confrontato diverse classi di OVD suggeriscono che il vantaggio osservato in termini di protezione endoteliale non dipende esclusivamente dal singolo prodotto, ma dal modo in cui le sue proprietà reologiche vengono sfruttate nelle diverse fasi dell’intervento. Questo dato rafforza il concetto che la tecnica chirurgica e l’interazione tra OVD, energia faco e flussi di irrigazione siano determinanti quanto la composizione del viscoelastico stesso (12). In tale ottica, l’uso di tecniche combinate, come la soft-shell o sue varianti, rappresenta un esempio concreto di personalizzazione basata sull’evidenza.
Un ulteriore elemento emerso da studi clinici recenti riguarda la sicurezza e l’efficacia degli OVD a base di ialuronato di sodio di origine batterica. I dati disponibili dimostrano la non inferiorità di questi prodotti rispetto agli OVD di origine animale in termini di protezione endoteliale, controllo pressorio postoperatorio e tollerabilità complessiva, ampliando le opzioni a disposizione del chirurgo senza compromettere i risultati clinici (11,13). Questo aspetto assume particolare rilevanza in un contesto di crescente attenzione alla standardizzazione dei processi produttivi e alla disponibilità di alternative equivalenti dal punto di vista clinico.
Alla luce di queste evidenze, un approccio realmente moderno alla chirurgia della cataratta richiede l’adozione di una strategia OVD-tailored. Tale strategia deve basarsi su una valutazione preoperatoria accurata del rischio, sull’esperienza e sullo stile chirurgico del singolo operatore e sull’integrazione tra tecnologia faco, parametri di fluidica e scelta del viscoelastico. In questo contesto, l’OVD non rappresenta più una scelta “one-size-fits-all”, ma uno strumento da modulare consapevolmente in base allo scenario chirurgico, con l’obiettivo di massimizzare la sicurezza intraoperatoria e di ottimizzare gli esiti postoperatori (1,2).
Bibliografia
- Kaur K, Gurnani B. Viscoelastics (ophthalmic viscosurgical devices). In: StatPearls. Treasure Island, FL: StatPearls Publishing; 2025.
- Borkenstein AF, Borkenstein EM, Malyugin B. Ophthalmic viscosurgical devices in challenging cases: a review. Ophthalmol Ther. 2021;10(4):831-843. doi:10.1007/s40123-021-00403-9
- Hoffman RS, Snyder ME, Devgan U, et al; ASCRS Cataract Clinical Committee. Management of the subluxated crystalline lens. J Cataract Refract Surg. 2013;39(12):1904-1915. doi:10.1016/j.jcrs.2013.09.005
- Watanabe I, Hoshi H, Sato M, Suzuki K. Rheological and adhesive properties to identify cohesive and dispersive ophthalmic viscosurgical devices. Chem Pharm Bull (Tokyo). 2019;67(3):277-283. doi:10.1248/cpb.c18-00806
- Mohammadpour M, Asadigandomani H, Aminizade M, Raeisi S. Physical characteristics, clinical application, and side effects of viscoelastics in ophthalmology. J Curr Ophthalmol. 2023;35(4):313-319. doi:10.4103/joco.joco_178_23
- Assia EI, Apple DJ, Lim ES, Morgan RC, Tsai JC. Removal of viscoelastic materials after experimental cataract surgery in vitro. J Cataract Refract Surg. 1992;18(1):3-9. doi:10.1016/s0886-3350(13)80002-9
- Vajpayee RB, Verma K, Sinha R, Titiyal JS, Pandey RM, Sharma N. Comparative evaluation of efficacy and safety of ophthalmic viscosurgical devices in phacoemulsification. BMC Ophthalmol. 2005;5:17. doi:10.1186/1471-2415-5-17
- Arshinoff SA, Jafari M. New classification of ophthalmic viscosurgical devices—2005. J Cataract Refract Surg. 2005;31(11):2167-2171. doi:10.1016/j.jcrs.2005.08.056
- Wüst M, Matten P, Nenning M, Findl O. Thickness of the protective layers of different ophthalmic viscosurgical devices during lens surgery in a porcine model. Transl Vis Sci Technol. 2022;11(2):28. doi:10.1167/tvst.11.2.28
- Packer M, Shultz M, Loden J, Lau G. Safety and effectiveness comparison of a new cohesive ophthalmic viscosurgical device. J Cataract Refract Surg. 2023;49(7):804-811. doi:10.1097/j.jcrs.0000000000001201
- Daas L, Larrosa JM, Gavin A, Isanta C, Langenbucher A, Jackson BE, et al. Clinical comparison of the performance of two marketed ophthalmic viscosurgical devices: bacterially derived Healon PRO and animal-derived Healon. J Ophthalmol. 2020;2020:8874850. doi:10.1155/2020/8874850
- Van den Bruel A, Gailly J, Devriese S, Welton NJ, Shortt AJ, Vrijens F. The protective effect of ophthalmic viscosurgical devices on endothelial cell loss during cataract surgery: a meta-analysis using mixed treatment comparisons. Br J Ophthalmol. 2011;95(1):5-10. doi:10.1136/bjo.2009.158360
- Pagnacco C, Tosi R, Dalsaso J, Fraccaroli S, Saggin F, Marchini G. A prospective, randomized, controlled clinical investigation comparing the efficacy and safety of sodium hyaluronate–based ophthalmic viscosurgical devices FIDIAL PLUS and IAL-F in cataract surgery. J Ocul Pharmacol Ther. 2024. doi:10.1089/jop.2024.0044
- Poyer JF, Chan KY, Arshinoff SA. Quantitative method to determine the cohesion of viscoelastic agents by dynamic aspiration. J Cataract Refract Surg. 1998;24(8):1130-1135. doi:10.1016/s0886-3350(98)80149-7
- Higashide T, Sugiyama K. Use of viscoelastic substance in ophthalmic surgery—focus on sodium hyaluronate. Clin Ophthalmol. 2008;2(1):21-30.
- Pagnacco C, Tosi R, Dalsaso J, Fraccaroli S, Saggin F, Marchini G.A prospective, randomized, controlled clinical investigation comparing the efficacy and safety of sodium hyaluronate–based ophthalmic viscosurgical devices FIDIAL PLUS and IAL-F in cataract surgery. J Ocul Pharmacol Ther. 2024. doi:10.1089/jop.2024.0044