Riassunto
I tumori palpebrali sono la neoplasia più comune nella pratica oftalmologica quotidiana e comprendono un'ampia varietà di tumori benigni (75%) e maligni (25%). Esistono diversi fattori di rischio che predispongono all'insorgenza dei tumori palpebrali: età, sesso maschile, esposizione al sole. Soprattutto nelle forme maligne, la diagnosi precoce e il tempestivo intervento chirurgico sono essenziali. Non meno importante è la scelta della tecnica chirurgica in relazione alla sede e all'estensione del tumore.
Le neoplasie palpebrali sono una patologia di frequente (1) riscontro da parte di oculisti e dermatologi; purtroppo spesso giungono alla nostra osservazione già in uno stadio avanzato.
Come in tutte le patologie oncologiche, in particolare quelle maligne, è fondamentale una diagnosi precoce e un altrettanto celere trattamento chirurgico.
È indispensabile fare una distinzione tra patologie benigne (nevo intradermico, cheratosi seborroica, xantelasma, fibroma, adenoma) e patologie maligne (carcinoma basocellulare, carcinoma spinocellulare, carcinoma delle ghiandole sebacee, melanoma).
Le regioni interessate sono: palpebra superiore, palpebra inferiore, canto interno, canto esterno, sopracciglio.
Da un punto di vista chirurgico le maggiori difficoltà si hanno nei tumori che colpiscono il canto interno, seguite da quelli a carico della palpebra superiore e infine da quelli a carico della palpebra inferiore; qualsiasi lesione che insorga sulle palpebre e che non tende a regredire deve destare sospetto (2).
Fattori di rischio
La classe di età a maggior rischio è dalla quinta decade in su. Sono maggiormente a rischio i soggetti di sesso maschile, di carnagione chiara, fumatori, con attività che li espongono per molte ore del giorno al sole (contadini, muratori, pescatori, bagnini). Altro fattore di rischio è la familiarità (1-3).
Visita
Tutti i pazienti giunti alla nostra osservazione vengono sottoposti ad accurata visita oculistica che comprende ispezione alla LAF, palpazione delle strutture extra oculari, valutazione della motilità oculare, controllo della pervietà delle vie lacrimali. Va prestata particolare attenzione, inoltre, alla valutazione dei margini della lesione e della sua mobilità sui piani, nonché all’eventuale coinvolgimento di altre strutture anatomiche contigue (caruncola, via lacrimale, orbita) (4,5).
Diagnostica per immagini
Per una migliore stadiazione e per indagare il grado di infiltrazione/estensione di una sospetta neoplasia della regione periorbitaria ci si avvale di due metodiche radiologiche: la tomografia computerizzata (TC) e la risonanza magnetica (RM).
Con la TC, ottenuta con e/o senza mezzo di contrasto endovenoso mediante acquisizioni volumetriche a strato sottile e ricostruzioni sui tre piani ortogonali e con algoritmi di ricostruzione sia per osso che per tessuti molli, si studia meglio lo stato delle strutture ossee dello splancnocranio adiacenti e i rapporti che la lesione contrae con essi.
Con lo studio tramite RM invece, ottenuto mediante bobine e sequenze dedicate (almeno pesate in T1 e T2 con e senza saturazione del segnale adiposo nonché studio della diffusione [DWI]), con e/o senza mezzo di contrasto paramagnetico endovenoso su piani di acquisizione opportunamente inclinati e con FOV appropriati, si studia la presunta natura della lesione, i suoi rapporti con i muscoli e i tessuti molli contigui nonché con i vasi e i nervi adiacenti fino a un’eventuale estensione intraorbitaria o intracranica (6,7).
Nei casi dubbi può essere di aiuto una consulenza otorinolaringoiatrica o maxillo-facciale.
Criteri di esclusione
Patologie infiltranti, sistemiche e/o ripetitive.
Chirurgia
L’intervento chirurgico è sicuramente la fase fondamentale del trattamento di tali lesioni. Nella nostra pratica clinica usiamo la tecnica di Mohs (8), che è considerata la tecnica più efficace per il trattamento di carcinomi basocellulari e squamocellulari (i due istotipi più comuni di tumori cutanei), soprattutto in regioni in cui si ha poco tessuto e si hanno delle alte aspettative dal punto di vista estetico, oncologico e funzionale. Tale tecnica può essere eseguita sia su tumori al primo approccio chirurgico che su recidive ed è associata ad un tasso di radicalità oncologica altissimo (fino al 99% in casi di prima chirurgia, fino al 94% in casi di recidiva dopo un precedente trattamento) (4,5,8). Trattasi di una procedura standardizzata a livello internazionale e validata da centinaia di studi e pubblicazioni scientifiche che prevede il rispetto di una tabella di marcia ben codificata (tab. 1)

Generalmente sono interventi che necessitano della sola anestesia locale; se si prevede che possano durare oltre la mezz’ora o se si prevedono manovre che possano essere foriere di eccessivo discomfort per il paziente si associa una sedazione. Pertanto, è possibile operare anche pazienti molto anziani o affetti da plurime patologie concomitanti.
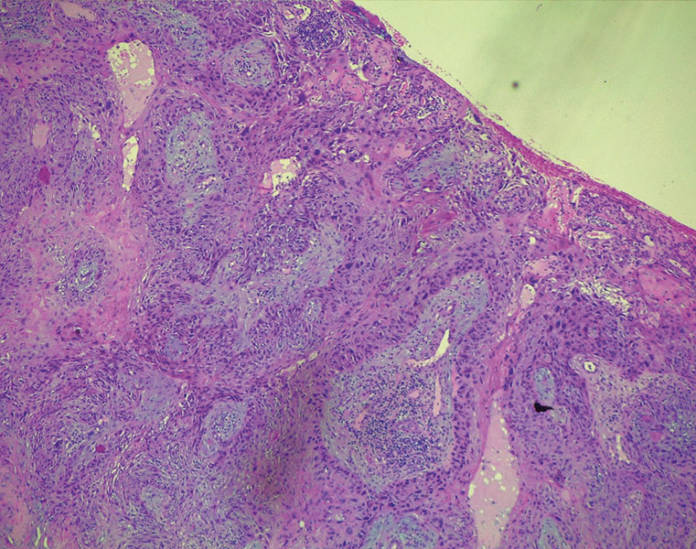
Anatomia patologica
(1,5,9,10) (tab. 2)

L’istotipo maggiormente rappresentato è il carcinoma basocellulare. Si può presentare sia come nodulo che come formazione ulcero-nodulare o come ulcera con margini duri. Tale tumore, benché sia maligno, non ha la tendenza a generare metastasi, ma se non diagnosticato e trattato in tempo tende a erodere e infiltrare i tessuti e le strutture circostanti e profonde.
Il secondo istotipo quanto a incidenza è il carcinoma spinocellulare. Si presenta, il più delle volte, con la comparsa di noduli duri o placche. Oltre ai fattori di rischio già citati, questo istotipo è spesso correlato a un’infezione da HPV. Il gold standard è la terapia chirurgica; nei casi ad alto rischio si associa la biopsia del linfonodo sentinella; nel caso in cui lo stesso risulti invaso c’è indicazione sia alla chemio che alla radioterapia (10).
Purtroppo, sono ancora troppi i casi in cui tali tumori giungono all’attenzione dello specialista quando ormai sono in uno stadio localmente avanzato.
Ricostruzione
In base al tipo di demolizione chirurgica eseguita si valuta la migliore scelta terapeutica per la ricostruzione o per la chiusura della breccia chirurgica. Tali interventi possono avvenire sia durante la prima chirurgia, sia in successivi tempi chirurgici; in base a sede ed entità della demolizione chirurgica si prenderanno in considerazione varie tecniche di ricostruzione (tab. 3)

Discussione
Oggi la chirurgia, supportata da diagnostica per immagini, anatomia patologica e - in alcuni casi - da chemio o radioterapia, garantisce ottimi risultati sia estetici che funzionali. La speranza di vita libera da malattia e la sopravvivenza sono altissime, nonostante trattasi di pazienti spesso molto anziani e/o pluripatologici. Particolare attenzione va posta alla salvaguardia delle vie lacrimali, soprattutto se ci troviamo di fronte a una neoplasia che coinvolge la via lacrimale inferiore. In caso di asportazione del puntino lacrimale inferiore provvediamo alla marsupializzazione del moncone distale con la congiuntiva residua oppure, nella maggior parte dei casi, all’incannulazione della stessa con sonda autostabile che lasciamo in situ per almeno un mese: in tal modo si favorisce la cicatrizzazione dei margini della ferita chirurgica con il risparmio della pervietà della via lacrimale inferiore che, benchè privata del puntino lacrimale inferiore e della sua azione di pompa, continua a drenare le lacrime. In molti casi, a causa dell’estesa demolizione della via lacrimale inferiore, diventa difficile far restare in situ la sonda autostabile per un tempo sufficiente. In tale circostanza provvediamo a fissare la soda autostabile con una sutura, onde evitare che la stessa possa dislocarsi anzitempo.
La ricostruzione delle palpebre pone molti problemi al chirurgo, estetici e funzionali in primis. Noi cerchiamo sempre di fare una ricostruzione nello stesso tempo chirurgico, salvo quando a causa di estese demolizioni siamo costretti a procedure su due o più tempi chirurgici.
Conclusioni
I tumori della regione perioculare sono una sfida per il chirurgo per tutta una serie di ragioni: in primis bisogna preservare la funzionalità delle palpebre, in secondo luogo bisogna ottenere una radicalità oncologica, infine bisogna ricostruire nel modo più accurato possibile, tenendo conto del grande impatto dal punto di vista estetico che la regione ricopre.
Gli autori dichiarano l’assenza di conflitti di interesse.
- Baş Z, Sharpe J, Yaghy A, Zhang Q, Shields CL, Hyman L; IRIS Registry Analytic Center Consortium. Prevalence of and Associated Factors for Eyelid Cancer in the American Academy of Ophthalmology Intelligent Research in Sight Registry. Ophthalmol Sci. 2022 Sep 27;3(1):100227. doi: 10.1016/j.xops.2022.100227. PMID: 36439695; PMCID: PMC9692036.
- Deprez M, Uffer S. Clinicopathological features of eyelid skin tumors. A retrospective study of 5504 cases and review of literature. Am J Dermatopathol. 2009 May;31(3):256-62. doi: 10.1097/DAD.0b013e3181961861. PMID: 19384066.
- Baş Z, Sharpe J, Yaghy A, Zhang Q, Shields CL, Hyman L; IRIS Registry Analytic Center Consortium. Prevalence of and Associated Factors for Eyelid Cancer in the American Academy of Ophthalmology Intelligent Research in Sight Registry. Ophthalmol Sci. 2022 Sep 27;3(1):100227. doi: 10.1016/j.xops.2022.100227. PMID: 36439695; PMCID: PMC9692036.
- Yu SS, Zhao Y, Zhao H, Lin JY, Tang XA Retrospective study of 2228 cases with eyelid tumors. .Int J Ophthalmol. 2018 Nov 18;11(11):1835-1841. doi: 10.18240/ijo.2018.11.16. eCollection 2018.PMID: 30450316
- Burgic M, Iljazovic E, Vodencarevic AN, Burgic M, Rifatbegovic A, Mujkanovic A, Halilbasic M, Sinanovic M. Clinical Characteristics and Outcome of Malignant Eyelid Tumors: A Five-Year Retrospective Study. Med Arch. 2019 Jun;73(3):209-212. doi: 10.5455/medarh.2019.73.209-212.PMID: 31402806
- Ferreira TA, Pinheiro CF, Saraiva P, Jaarsma-Coes MG, Van Duinen SG, Genders SW, Marinkovic M, Beenakker JM. MR and CT Imaging of the Normal Eyelid and its Application in Eyelid Tumors. Cancers (Basel). 2020 Mar 12;12(3):658. doi: 10.3390/cancers12030658.PMID: 32178233
- Dal Pozzo G., Trattato di Risonanza Magnetica Cranio e Rachide, Milano, Edra, 2018
- Bittner GC, Cerci FB, Kubo EM, Tolkachjov SN. Mohs micrographic surgery: a review of indications, technique, outcomes, and considerations. An Bras Dermatol. 2021 May-Jun;96(3):263-277. doi: 10.1016/j.abd.2020.10.004. Epub 2021 Mar 24. PMID: 33849752; PMCID: PMC8178571.
- Obata H, Aoki Y, Kubota S, Kanai N, Tsuru T. [Incidence of benign and malignant lesions of eyelid and conjunctival tumors]. Nippon Ganka Gakkai Zasshi. 2005 Sep;109(9):573-9. Japanese. PMID: 16218435.
- Eren MA, Gündüz AK. Demographic features and histopathological diagnosis in primary eyelid tumors: results over 19 years from a tertiary center in Ankara, Turkey. Int J Ophthalmol. 2020 Aug 18;13(8):1287-1293. doi: 10.18240/ijo.2020.08.16. PMID: 32821684; PMCID: PMC7387905.
- Sato Y, Takahashi S, Toshiyasu T, Tsuji H, Hanai N, Homma A. Squamous cell carcinoma of the eyelid. Jpn J Clin Oncol. 2024 Jan 7;54(1):4-12. doi: 10.1093/jjco/hyad127.PMID: 37747408
- Smith B, Cherubini TD. Oculoplastic surgery: a compendium of principles and technique. Saint Louis: C.V. Mosby Company; 1970
- Putterman AM. The Cutler-Beard clamp for lid reconstruction. Ophthalmology. 2003 Apr;110(4):827-30. doi: 10.1016/S0161-6420(02)01995-4. PMID: 12689910.
- Bengoa-González Á, Laslău BM, Martín-Clavijo A, Mencía-Gutiérrez E, Lago-Llinás MD. Reconstruction of Upper Eyelid Defects Secondary to Malignant Tumors with a Newly Modified Cutler-Beard Technique with Tarsoconjunctival Graft J Ophthalmol. 2019 Mar 3;2019:6838415. doi: 10.1155/2019/6838415. eCollection 2019.PMID: 30944732