In una recente review pubblicata su Progress in Retinal and Eye Research, un gruppo di medici-ricercatori dell’IRCCS Ospedale San Raffaele di Milano, appartenenti all’Unità Operativa Malattie della Cornea diretta dal professor Paolo Rama, e all’Eye Repair Lab guidato dal dottor Giulio Ferrari, ha fatto il punto sul ruolo della neuroinfiammazione nelle malattie corneali e sulla possibilità di trattare queste ultime attraverso la modulazione dello stato infiammatorio. Eye Doctor ha intervistato il dottor Giulio Ferrari a proposito di tale lavoro di ricerca.

Medico oculista, responsabile Eye Repair Lab, IRCCS Ospedale San Raffaele, Milano
Dottor Ferrari, la vostra attività di ricerca si è concentrata sul complesso meccanismo dell’infiammazione neurogenica e sui relativi danni corneali. Vuole parlarcene nel dettaglio?
Nella pratica clinica, l’infiammazione gioca un ruolo chiave in pressoché tutte le malattie della cornea e della superficie oculare. Inoltre, è spesso alla base di complicanze dopo chirurgia del segmento anteriore. Molto studiati nell’occhio sono i meccanismi “generici” dell’infiammazione, tipicamente la produzione di derivati dell’acido arachidonico e l’attivazione del recettore del glucocorticoide.
Il risultato è che la terapia antinfiammatoria disponibile è rimasta fondamentalmente invariata negli ultimi 30 anni: farmaci antinfiammatori non steroidei e corticosteroidi. Questi farmaci, somministrati in collirio, sono associati ad effetti collaterali ben noti e potenzialmente gravi (induzione di ipertono, cataratta, perforazioni corneali, eccetera). Inoltre, l’efficacia sul dolore oculare è globalmente scarsa. A fronte di questa necessità clinica (unmet medical need) abbiamo tentato di identificare nuovi meccanismi, “specifici” della cornea, che controllino l’infiammazione.
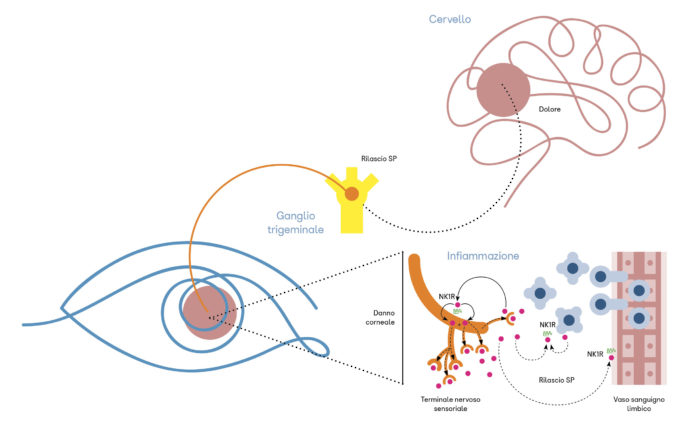
La cornea riceve la più alta densità di fibre nervose dell’intero corpo umano. Negli ultimi anni, abbiamo dimostrato che una simile quantità di nervi non serve solo a consentire la percezione sensitiva, ma rilascia ingenti quantità di sostanze, fra cui la sostanza P, che sono potenti regolatori dell’infiammazione. In breve, qualsiasi danno, anche lieve, alle fibre nervose, può avviare l’infiammazione: da qui il termine infiammazione neurogenica.
Quale ruolo svolge la sostanza P all’interno di tale processo infiammatorio?
La sostanza P (SP) è un piccolo neuropeptide isolato il secolo scorso dal biochimico tedesco Von Euler, nota per essere contenuta in gran quantità nel sistema nervoso. Nell’ambito delle attività svolte presso l’Eye Repair Lab dell’Ospedale San Raffaele di Milano, di cui sono responsabile, abbiamo dimostrato che la SP è contenuta in gran quantità nei nervi corneali, e che è secreta nelle lacrime a seguito di un danno alla cornea.
Il rilascio di SP nella superficie oculare induce vasodilatazione e neoangiogenesi, promuove l’influsso di leucociti e li stimola a produrre citochine infiammatorie (fra cui il VEGF), oltre a causare intenso dolore. In sintesi, la sostanza P promuove tutti e quattro i segni cardinali dell’infiammazione: tumor, rubor, dolor, calor. Quindi, dovendo pensare ad una molecola rilasciata dai nervi che stimoli l’infiammazione, SP ha tutte le carte in regola. Infatti, utilizzando modelli animali incapaci di produrre sostanza P su base genetica, abbiamo osservato una massiccia riduzione dell’infiammazione corneale; in particolare, in assenza di SP, le cellule staminali epiteliali appaiono protette dal danno indotto da infiammazione acuta.
È incoraggiante che le nostre osservazioni siano supportate da lavori recentissimi, che mostrano la potente azione antinfiammatoria associata al blocco della sostanza P anche in malattie associate a gravissima infiammazione sistemica, come la sindrome da Covid-19.
Può anticiparci le evidenze cliniche emerse dal vostro lavoro?
I dati molto promettenti degli studi preclinici mi hanno fatto rapidamente pensare a come sarebbe stato possibile applicarli per migliorare la gestione dell’infiammazione nei pazienti che vedo ogni giorno. Innanzitutto, abbiamo raccolto una coorte di pazienti affetti da grave infiammazione della superficie oculare presso l’Unità Cornea e Superficie Oculare, diretta dal professor Paolo Rama, dove svolgo la mia attività clinica.
L’obiettivo era testare se nelle lacrime di questi pazienti i livelli di sostanza P fossero aumentati. I risultati, pubblicati su IOVS, mostrano che i pazienti con più infiammazione “clinica” avevano anche più elevati livelli di SP, il che suggeriva la potenziale utilità di bloccare la SP in questi soggetti.
Mancava a questo punto un farmaco che ci consentisse di inibire l’azione della SP. Sappiamo tutti che dalla sintesi di un nuovo composto all’utilizzo clinico possono passare oltre dieci anni per il complesso e necessario iter regolatorio richiesto.
Fortunatamente, esiste un farmaco già in uso clinico, ampiamente utilizzato per altra indicazione, che può essere formulato in collirio. Dunque, abbiamo intravisto la possibilità di accelerare la transizione clinica.
Gli studi preclinici che abbiamo svolto in questi anni mostrano che il farmaco non è tossico ed è molto efficace nel ridurre l’infiammazione della superficie oculare. Non solo, appare molto efficace nel controllare il dolore, anche se somministrato in collirio. Questi dati ci hanno consentito l’utilizzo di questo collirio nell’ambito di uno studio compassionevole, in casi molto gravi e resistenti a tutti i trattamenti disponibili.
I dati preliminari sono molto promettenti: il farmaco sembra essere assai efficace non solo sull’infiammazione, ma anche sul dolore. Pertanto, anche se è giusto chiarire che il percorso per rendere il farmaco disponibile a tutti è ancora lungo, siamo fiduciosi che una nuova classe di farmaci antinfiammatori potrà essere presto disponibile.