Riassunto Gli effetti del cloruro di benzalconio sulla superficie oculare, nei pazienti in terapia medica per il glaucoma, è oggetto di interesse nella comunità scientifica da diversi anni.
La grande maggioranza degli studi sperimentali, sia in vitro che in vivo, ha dimostrato chiaramente come il BAK abbia effetti tossici e infiammatori su tutte le strutture della superficie oculare, e in generale del segmento anteriore. Recenti evidenze riportano infatti come il BAK potrebbe essere responsabile di una trabeculopatia tossica. Dall’altro lato, gli studi clinici su uomo, quelli ad elevato livello di evidenza scientifica, tuttavia ad oggi sono molto pochi e limitati a 4-5 trial prospettici randomizzati e controllati, e a una metanalisi della letteratura scientifica. Tali studi non documentano chiaramente che la terapia del glaucoma che preveda farmaci conservati con il BAK sia meno sicura della terapia priva di conservante, riportando complessivamente una simile incidenza di eventi avversi locali tra i farmaci non conservati ed i farmaci preservative-free.
Su tali basi, nonostante sia auspicabile in futuro avere tutte terapie senza conservante, non sembra ad oggi giustificato uno switch sistematico da terapie conservate a terapie preservative-free, tranne in presenza di patologie concomitanti della superficie oculare ed in pazienti in politerapia.
A cosa servono i conservanti?
Gli effetti indesiderati dei conservanti contenuti nei colliri utilizzati per la gestione dei pazienti con glaucoma rappresentano indubbiamente una delle questioni più spinose, e irrisolte, che ha movimentato la letteratura scientifica e gli appuntamenti congressuali degli ultimi anni. I conservanti vengono comunemente utilizzati nei preparati oftalmici poiché svolgono diverse azioni: inibiscono la crescita di contaminanti microbici nei flaconi, e in tal modo permettono utilizzo dei contenitori multidose, prolungano la shelf-life del prodotto evitando la biodegradazione e la perdita di efficacia del farmaco, e infine favoriscono la penetrazione del principio attivo all’interno del bulbo oculare grazie al loro potere lipofilo. Tra i conservanti presenti nelle varie formulazioni farmacologiche oggi a disposizione per la terapia del glaucoma, il benzalconio cloruro (BAK) rappresenta la molecola più diffusamente utilizzata. Il BAK è un sale d'ammonio quaternario capace di modificare la normale struttura della membrana batterica, determinando la formazione di pori e lesioni in grado di alterare il network cellulare. Ad alte concentrazioni il BAK interagisce a-selettivamente con le proteine di membrana, alterandone la struttura, e inducendo effetti tossici sulle cellule con cui viene a contatto.
Evidenze scientifiche su BAK e glaucoma
Gli studi preclinici in vitro e in vivo che hanno valutato gli effetti del BAK sulla superficie oculare e sulle strutture del segmento anteriore sono numerosissimi, a testimonianza di quanto l’argomento sia considerato importante dalla comunità scientifica, ma anche del fatto che una risposta definitiva al dilemma del “to BAK or not to BAK” non è stata probabilmente ancora trovata.
Tali studi riportano come la somministrazione in acuto del BAK, ma soprattutto il suo utilizzo cronico, inducano una lunga serie di effetti sfavorevoli su tutte le strutture della superficie oculare. Fenomeni di attivazione dell’apoptosi, denaturazione delle membrane biologiche, rilascio di citochine e stimolazione di cellule pro-infiammatorie, attivazione dell’immunità locale, tossicità, dry eye e infiammazione cronica sono state ampiamente descritte in letteratura. Da un punto di vista clinico, ovvero di evidenze dirette sull’uomo, gli studi inerenti all’argomento sono meno numerosi, ma comunque in numero consistente. Facendo riferimento a review della letteratura, viene riportato come pazienti trattati con colliri ipotonizzanti conservati con BAK presentano con maggior frequenza sintomi di ocular surface disease (OSD), ovvero bruciore, lacrimazione, sensazione di corpo estraneo e secchezza, o prurito rispetto a pazienti trattati con colliri “preservative-free”. Allo stesso modo le terapie conservate con BAK sembrano indurre più comunemente anche segni di OSD, ovvero iperemia della congiuntiva, epiteliopatia corneale tossica, blefariti, riduzione del volume e della stabilità del film lacrimale, modificazioni degli annessi.
Inoltre, terapie prolungate che portano a un carico molto elevato di BAK sulla superficie oculare, come accade nelle terapie complesse che richiedono multiple somministrazioni nell’arco della giornata, aumentano esponenzialmente il rischio di fallimento chirurgico. Un noto studio, denominato in acronimo PESO ("Preservative Exposure and Surgical Outcome”), ha osservato come mentre pazienti trattati con una monoterapia conservata abbiano buone probabilità di successo chirurgico a 5 anni (esito favorevole nell’80% dei casi), pazienti che arrivano al letto operatorio con terapie che prevedono 4 o più gocce di BAK al giorno hanno un rischio molto elevato di insuccesso (esito sfavorevole nel 70 % dei casi).
E infine, il numero di gocce conservate sembra essere un fattore di rischio indipendente per il peggioramento della qualità di vita in rapporto alle modificazioni della superficie oculare: terapie che richiedono più di 3 gocce conservate al giorno correlano negativamente con i questionari (OSDI) che esplorano la qualità di vita. Un dato estremamente interessante, spesso non considerato, è l’impatto che il BAK sembra avere con le strutture intra-oculari, soprattutto con il trabecolato. Varie evidenze scientifiche riportano infatti come il conservante induca alterazioni involutive a carico delle cellule e dell’impalcatura connettivale del trabecolato, compromettendone l’architettura e favorendo un loro progressivo collasso. In tal modo i farmaci ipotonizzanti conservati aumenterebbero le resistenze al deflusso dell’umore acqueo e, quindi, la pressione intra-oculare (IOP).
Ad oggi, sembra indicato limitare o eliminare il BAK nelle multi-terapie, in presenza di patologie concomitanti della superficie oculare, e in previsione di chirurgia filtrante per il glaucoma.
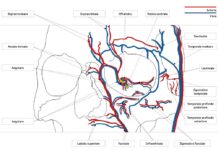
Su tali basi, recentemente il gruppo di Baudouin ha proposto l’esistenza di un circolo vizioso, per cui gli effetti tossici del BAK sembrano diffondersi dalla superficie oculare sin nelle profondità della camera anteriore, nel trabecolato, favorendo una progressiva perdita del controllo della IOP, che richiederebbe a sua volta l’utilizzo di colliri aggiuntivi per domare la IOP stessa (figura 1). In tal modo si crea un circolo vizioso, per cui all’aggiunta progressiva di farmaci continuano a peggiorare le condizioni della superficie oculare così come il controllo della IOP, e aumenta il rischio di fallimento chirurgico. Considerate tutte tali evidenze, ovvero quelle che derivano dagli studi sperimentali e da studi non randomizzati su uomo, sicuramente le evidenze in letteratura per il “not to BAK” sono schiaccianti. Tuttavia, a questo punto, è importante fare una riflessione che consideri il livello di evidenza scientifica delle informazioni che la letteratura ci mette a disposizione. Richiamando a mente la nota piramide delle evidenze scientifiche, la maggior parte delle evidenze sugli effetti del BAK, di cui abbiamo discusso, derivano da studi preclinici, che si posizionano alla base di tale piramide (figura 2). Alla base della piramide sono collocati studi con bassa qualità dell’evidenza e con alto rischio di confondimento, ovvero studi in vitro, su animali, oppure studi caso-controllo, case series o studi clinici non randomizzati e non controllati con placebo.

Nelle porzioni apicali della piramide sono invece collocati studi a elevata qualità di evidenza scientifica e con basso rischio di confondimento, ovvero i trials clinici randomizzati e controllati (RCTs) su uomo, le review sistematiche, e le metanalisi della letteratura. Sul rapporto tra BAK e superficie oculare gli studi sono fortemente sbilanciati, poiché mentre vi sono migliaia di studi nella base della piramide, ve ne sono pochissimi nella parte apicale. Ad oggi, infatti, esistono solo 4-5 RCTs ed una metanalisi della letteratura.
Gli RCTs che hanno analizzato il rapporto tra BAK e superficie oculare nel glaucoma non hanno dimostrato in maniera chiara ed univoca che il conservante sia clinicamente pericoloso per la superficie oculare. In dettaglio, confrontando associazioni fisse dorzolamide/timololo o bimatoprost/timolo, oppure monoterapie a base di bimatoprost o travoprost, nelle loro varianti con e senza BAK, gli RCTs non hanno trovato differenze statisticamente significativa in termini di tollerabilità (ed efficacia) tra le formulazioni conservate e quelle non conservate. L’unica metanalisi oggi disponibile, come noto la tipologia di contributo scientifico a più elevato livello di evidenza (pubblicata nel 2020), non documenta differenze sostanziali in termini di sicurezza, eventi avversi oculari complessivi, ed efficacia tra i preparati ipotonizzanti con BAK e senza BAK.
Take home message
Interpretando criticamente le informazioni riportate dalla letteratura scientifica, cosa possiamo concludere? Indubbiamente la mole enorme di informazioni sperimentali ritiene che ci si debba orientare per il “not to BAK” nelle scelte terapeutiche, e quindi utilizzare per la terapia del glaucoma preparati preservative-free. Tuttavia, d’altro canto, i pochi RCTs a disposizione e l’unica metanalisi pubblicata, non supportano l’ipotesi che gli effetti deleteri riscontrati sperimentalmente siano specularmente traslabili su uomo, ed abbiano un impatto clinicamente significativo.
Tali discrepanze derivano probabilmente dal fatto che le condizioni sperimentali in cui vengono condotti gli studi in vitro e in vivo, su animale, non rispecchiano con fedeltà quanto poi accade sulla superficie dell’occhio umano vivente.
Questo perché le condizioni in cui vengono effettuati gli studi di ricerca di base differiscono da quanto accade nella realtà clinica: si utilizzano infatti concentrazioni maggiori di BAK, o esposizioni per periodi di tempo più prolungati. Inoltre, la superficie oculare è una struttura dinamica diversa dall’ambiente statico di una piastra di coltura. Per tale motivo le molecole riversate dall’esterno sulla superficie oculare sono esposte ai movimenti indotti dalla clearance del film lacrimale; per cui, come riportato, il tempo di permanenza di una goccia di BAK è sicuramente inferiore di quanto accade negli studi sperimentali (1 goccia di BAK dopo 5 minuti non sarebbe più rintracciabile). In conclusione, globalmente, i dati della letteratura sono per il “not to BAK”; tuttavia, gli studi ad elevato livello di evidenza scientifica sono pochi e non riportano chiare differenze in termini di tollerabilità tra i preparati con BAK e senza BAK. Su tali basi, lo switch sistematico da terapie conservate con il BAK a terapie senza conservante non sembra giustificato, anche se, a parità di efficacia, potrebbe essere auspicabile avere nel futuro tutte terapie senza BAK. Ad oggi, sembra indicato limitare o eliminare il BAK nelle multi-terapie, in presenza di patologie concomitanti della superficie oculare, e in previsione di chirurgia filtrante per il glaucoma.
- Baudouin C, Labbé A, Liang H, Pauly A, Brignole-Baudouin F. Preservatives in eyedrops: the good, the bad and the ugly. Prog Retin Eye Res. 2010 Jul;29(4):312-34.
2. Baudouin C. Detrimental effect of preservatives in eyedrops: implications for the treatment of glaucoma. Acta Ophthalmol. 2008 Nov;86(7):716-26.
3. Baudouin C, Kolko M, Melik-Parsadaniantz S, Messmer EM. Inflammation in Glaucoma: From the back to the front of the eye, and beyond. Prog Retin Eye Res. 2021;83:100916.
4. Friedlaender MH, Breshears D, Amoozgar B, Sheardown H, Senchyna M. The dilution of benzalkonium chloride (BAK) in the tear film. Adv Ther. 2006;23(6):835-41.
5. Noecker R, Miller KV. Benzalkonium chloride in glaucoma medications. Ocul Surf. 2011;9(3):159-62.
6. Agnifili L, Sacchi M, Figus M, Posarelli C, Lizzio RAU, Nucci P, Mastropasqua L. Preparing the ocular surface for glaucoma filtration surgery: an unmet clinical need. Acta Ophthalmol. 2022 Jan 28.
7. Figus M, Agnifili L, Lanzini M, Brescia L, Sartini F, Mastropasqua L, Posarelli C. Expert Opin Drug Topical preservative-free ophthalmic treatments: an unmet clinical need. Deliv. 2021;18(6):655-672.
8. Boimer C, Birt CM. Preservative exposure and surgical outcomes in glaucoma patients: The PESO study. J Glaucoma. 2013;22(9):730-5.
9. Skalicky SE, Goldberg I, McCluskey P. Ocular surface disease and quality of life in patients with glaucoma. Am J Ophthalmol. 2012;153(1):1-9.e2.
10. Foulks GN. BAK to basics. Ocul Surf. 2011 Jul;9(3):139.
11. Steven DW, Alaghband P, Lim KS. Preservatives in glaucoma medication. Br J Ophthalmol. 2018;102(11):1497-1503.
12. Hedengran A, Steensberg AT, Virgili G, Azuara-Blanco A, Kolko M. Efficacy and safety evaluation of benzalkonium chloride preserved eye-drops compared with alternatively preserved and preservative-free eye-drops in the treatment of glaucoma: a systematic review and meta-analysis. Br J Ophthalmol. 2020;104(11):1512-1518.
To BAK or not to BAK?
Abstract The effects of benzalkonium chloride on the ocular surface in patients with glaucoma represents one of the major topics debated by the scientific community in the last decades. The most part of experimental studies, both in vitro and in vivo, clearly demonstrated that BAK exerts toxic and inflammatory effects on all ocular surface structures and, generally, on the anterior segment of the eye. Recent evidence reports that BAK, in fact, can induce a toxic trabeculopathy. On the other hand, high level of evidence clinical studies, to date, are very few, being available 4-5 randomized clinical trials and just one literature metanalysis. These studies do not clearly demonstrate that preserved medical therapy for glaucoma is less safe than unpreserved therapy, reporting a similar occurrence of local adverse events between preserved and unpreserved medications. On these bases, though a completely preservative-free therapy is desirable in the next future, to date, a systematic switch of preserved to unpreserved therapy does not seem required or warranted, except in presence of concomitant ocular surface diseases or in patients on multi-therapy.